MEDICINA |
|
|
Neuroplasticidad, fármacos y melatonina
En el caso de pacientes con lesiones medulares, con especial relevancia en paraplejias o tetraplejias, el problema del dolor neuropático aparece como una preocupante constante que no se asume socialmente y muchas veces tampoco a nivel sanitario o de investigación, donde no se incide de manera suficiente en las vías correctas por diferentes razones alejadas de la lógica científica.
Puede que se esté exponiendo al paciente a unos niveles de medicación analgésica inadecuados y que resultan ineficaces en muchísimas ocasiones, pudiendo empeorar innecesariamente su salud y calidad de vida, incluso llegando a agravar su dolor neuropático o imposibilitar un tratamiento adecuado futuro por las consecuencias de la cronificación del dolor.
Parece evidente por ejemplo que no se ha incidido suficiente en el estudio de los factores climáticos y los mecanismos subyacentes que potencian la percepción del dolor y como adecuar con precisión el tratamiento farmacológico a estos cambios. También se descartan habitualmente ciertas vías, como los cannabinoides o la melatonina por razones que no resultan claras a tenor de la evidencia científica, obstaculizado por cuestiones económicas y planteamientos sobre la política a seguir en el tratamiento legal de las drogas recreativas que tan solo potencia el mercado ilegal y la delincuencia en torno a ellas. En muchos momentos de la preparación de este reportaje, ha dado la sensación de que el modelo de sobre medicación denunciado hace más de 30 años se repite, solo que ahora se ha expandido desde la psiquiatría hasta niveles incalculables en muchas dolencias con la llegada de una serie de nuevos fármacos que pueden estar provocando una cómoda respuesta a nivel sanitario.
El texto, pese a su amplitud y a veces cierta complejidad en la terminología, además de de emplear un gran número de referencias a la literatura médica, no está enfocado al sector sanitario o de la investigación, sobradamente conocedor de esta polémica y las condiciones de vida de los lesionados medulares, si no al resto de la población, con especial interés en los propios pacientes y familiares.
La totalidad de las publicaciones existentes fuera del mundo sanitario y de la investigación, no exponen una argumentación sólida basada en documentación extensa o una preocupación didáctica por formar a los lectores dada la complejidad y dificultad del trema a tratar, limitándose a exponer conclusiones según los intereses de la publicación, sabedor de un público sin formación en medicina incapaz de diferenciar la veracidad de las conclusiones aportadas en cada caso.
El objetivo final de este trabajo no es tanto llegar a conclusiones sobre la efectividad del actual abordaje o criticar la competencia de los profesionales que realizan su trabajo con honestidad de acuerdo a los medios, información y fármacos disponibles.
Más bien busca cuestionar la ausencia de compromiso de las instituciones con este problema y la falta de investigación en ciertas vías y tratamientos, pese a estar apoyados por el rigor científico de las investigaciones publicadas y las opiniones de muchos profesionales del sector que critican el actual abordaje más centrado en la proliferación de un negocio multimillonario que en reflexionar por las razones sobre la ausencia de investigación en ciertos campos terapéuticos.
Este trabajo y los sucesivos pretenden mostrar al público general un gran problema sin los habituales simplismos, recopilando al final una gran bibliografía, y no solo, la empleada para la realización de este estudio, si no que se ha realizado un esfuerzo para encontrar toda una serie de estudios en al campo de la neurología, farmacología y diferentes ramas de la rehabilitación, junto con la contribución argumentada por muchos profesionales de todo el mundo para cuestionar el actual abordaje y las investigaciones en este campo del dolor. En cierta manera no esperamos que lo bibliografía de consulta complemente al lector ocasional o profesional el contenido de este texto, sino todo lo contrario, que el presente trabajo sirva como ayuda o guía inicial que incite a nuestros apreciados lectores a introducirse mejor en los textos e investigaciones que la acompaña, actuando como el complemento que invita a que profundicen aún más y obtengan sus propias conclusiones, incluso si estas fueran contrarias a las sugeridas. Por último recomendamos a los lectores menos iniciados en la medicina del dolor, consulten desde un punto de vista didáctico los reportajes anteriores sobre el sistema nervioso, dolor neuropático y neuroestimuladores. Primero comprendamos el sistema somatosensorial A primera vista el dolor neuropático resulta fácil de definir, podemos describirlo como un dolor crónico secundario a una lesión o enfermedad que afecta el sistema somatosensorial, que es la parte del sistema nervioso que nos proporciona la información consciente como puede ser el tacto y la presión, la vibración, la temperatura y por supuesto, el dolor. Así que realmente, lo que debemos entender primero si queremos adentrarnos en la comprensión de este tipo de dolor es comenzar por aquí: el sistema somatosensorial
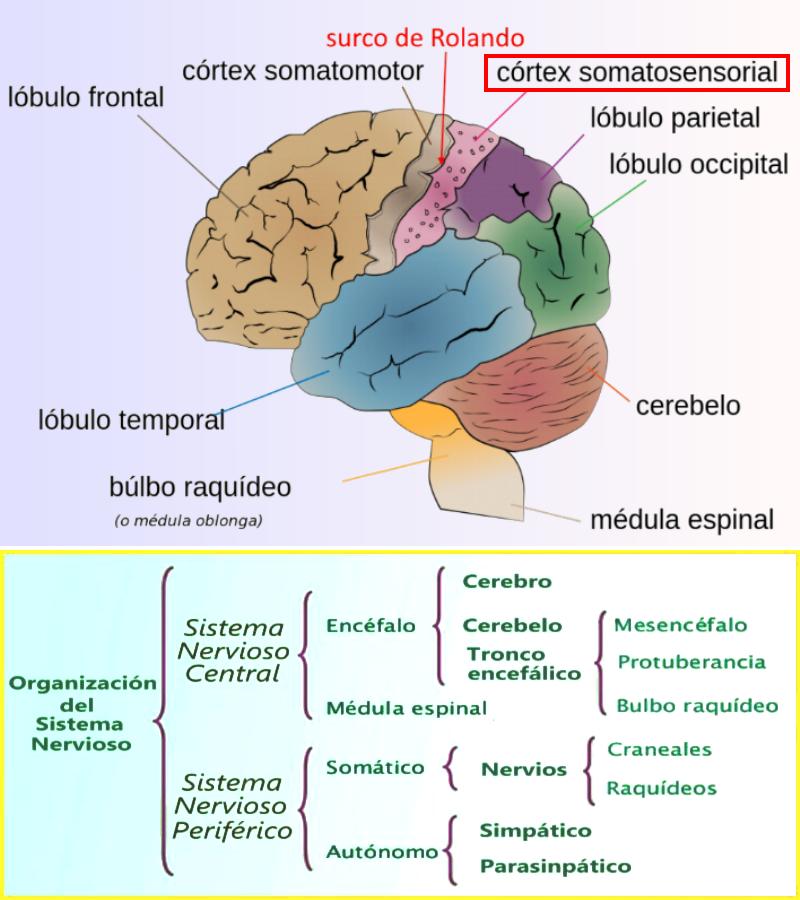
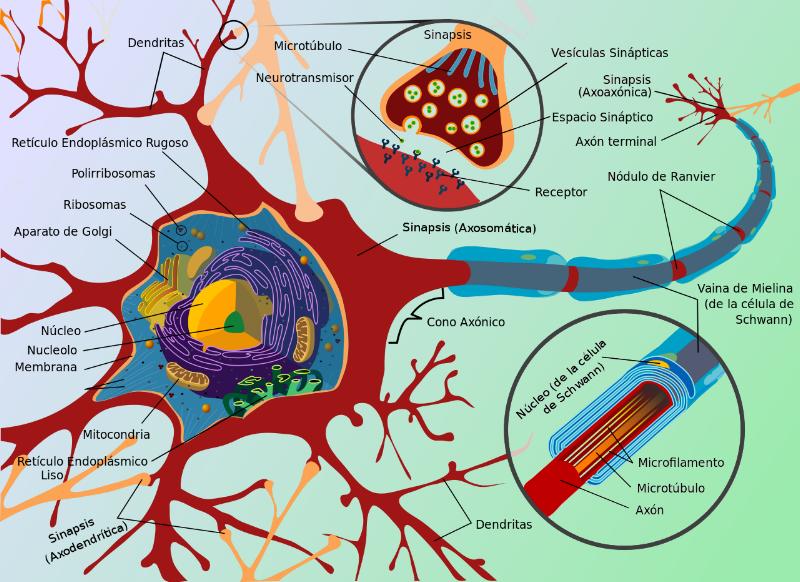
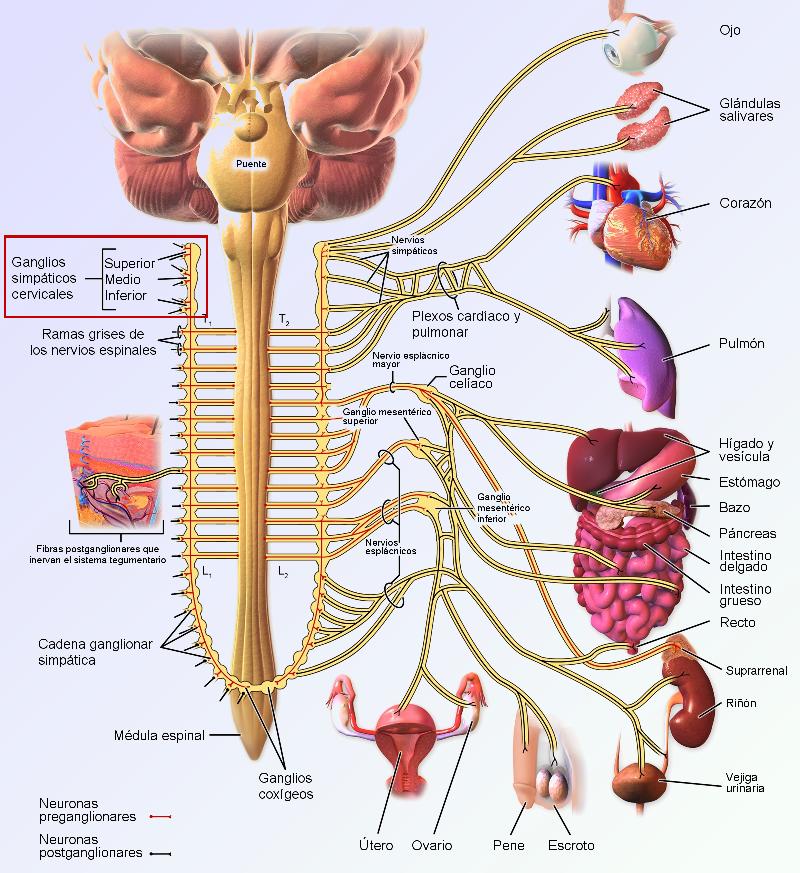
Esquema donde se puede apreciar la situación del córtex somatosensorial en el cerebro y la división del sistema nervioso en nuestro cuerpo.
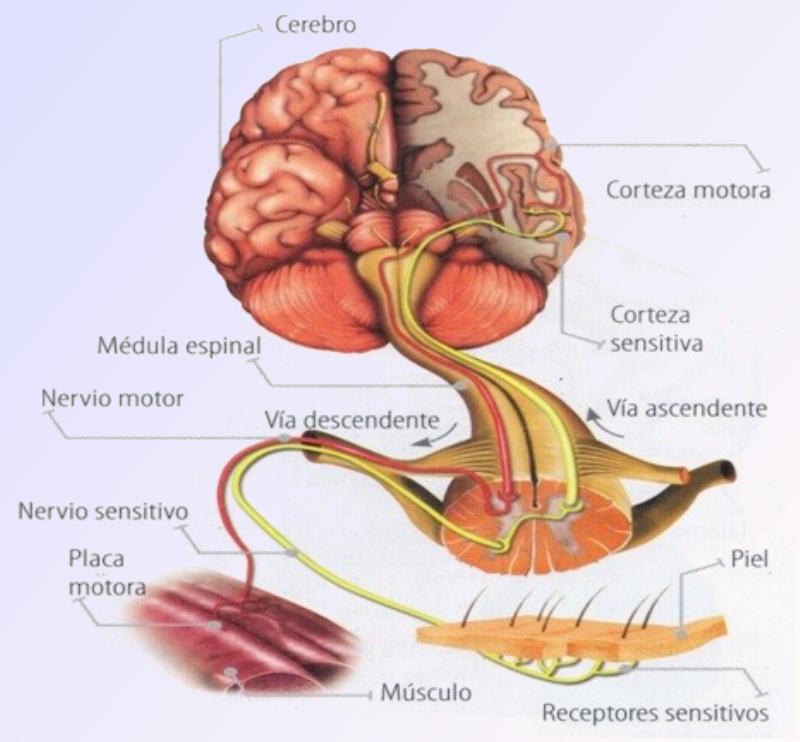
Desde los receptores periféricos (de piel, músculos, fascias y articulaciones) se transmite la información a nuestro ordenador central: el cerebro., y una vez la información es procesada, las conclusiones se vuelven “conscientes” y podemos por tanto sacar un comportamiento adecuado en cada situación. Pero puede ocurrir que algún fallo en esta cadena de detección y procesado de la información conduzca a que las conclusiones sean tan solo “un dolor incoherente” con nuestro estado y situación real.
Es decir, supongamos que acercamos una mano a una llama, a medida que se aproxima al calor y este se va volviendo más intenso, nuestros receptores periféricos en la piel envían señales a nuestro cerebro con información sobre la temperatura creciente, que una vez procesadas nos informan al “yo” consciente de la proximidad del peligro para que tome una decisión “física” y nos alejemos de dicho riesgo por nuestra integridad. Sería como decirnos:
- “Hace ya demasiado calor, ¡Aparta la mano del fuego!” Si hacemos caso omiso de las advertencias de nuestro sistema somatosensorial y proseguimos acercando la mano a la llama, cuando el calor sea suficientemente elevado, significará que podrá dañar nuestras células y provocarles la muerte, así que nuestros receptores tras procesar las consecuencias de nuestra “imprudencia” comenzarán a dar una información más “contundente” a nuestro “yo” consciente para que tome medidas drásticas antes de que sea demasiado tarde, entonces aparecerá lo que llamamos “dolor”, algo así como decirle al “yo” consciente: - “¡Insensato!, ¿Quieres dejar de ponerte en peligro? ¡Quita ya la mano de ahí, estas matando las células de la mano!” Así que ante la inexcusable presencia del “dolor” en nuestra mente consciente, lo más probable es que comencemos toda una serie de procesos voluntarios (y otros involuntarios), como ordenar a los músculos que aparten la mano del peligro o gritar solicitando ayuda. En resumen, podemos decir que es uno de los mecanismos más efectivos que posee la naturaleza para mantener vivos a la mayoría de organismos que pueblan la faz de la tierra.
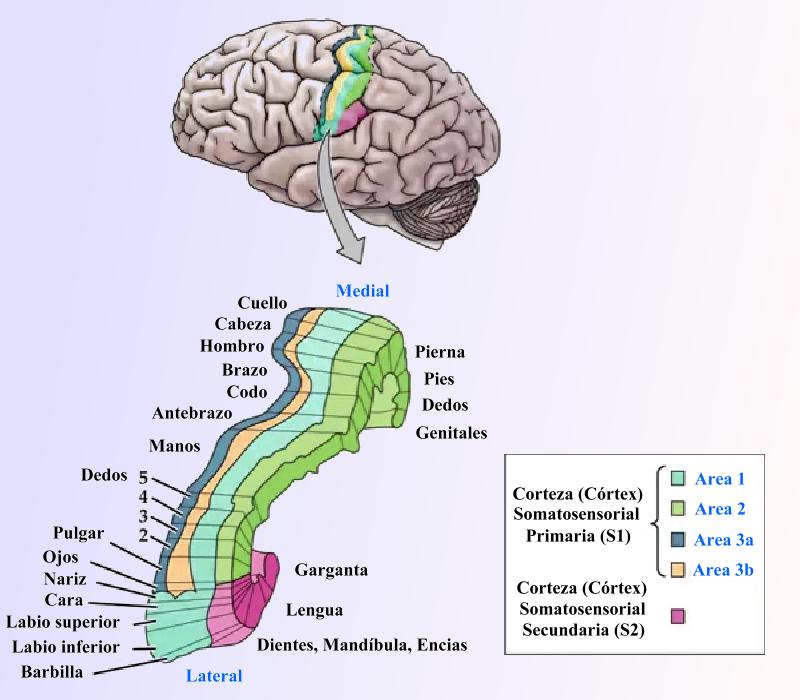
Distribución de funciones según regiones de la corteza somatosensorial. Neuroesciencie – Purbes et al.
Pero, ¿qué ocurre cuando procesamos mal está información? Pueden ocurrir varias cosas, podríamos hacer voluminosos esquemas con múltiples combinaciones pero al final se resumiría en tres:
A las dos últimas, sobre todo los casos asociados a la tercera posibilidad, los llamamos dolor neuropático, una palabra que si no estamos familiarizados, será mejor irse acostumbrando porque cerca del 20% del dolor crónico que padecemos es neuropático. Se calcula que no menos del 18% de la población española sufre dolor crónico, así que hablamos de un mínimo de 1,500,000 de personas que padecerían dolor neuropático solo en España, por lo que este padecimiento sería uno de los principales problemas sanitarios a combatir. Dentro de este arco de afectados nos encontramos con un grupo de pacientes que “en teoría” no debían sentir dolor, o eso pensamos en nuestra incredulidad, hablamos de las personas con paraplejia y tetraplejia, pero sin embargo SÍ lo padecen, con una intensidad elevadísima y en un alto porcentaje, enfrentándose en su día a día al escepticismo e incomprensión social. En uno de los pocos estudios realizados al respecto, llevado a cabo en Inglaterra hace ya más de una década, en el 39% de los lesionados medulares, el dolor constituía su peor problema, representando el motivo más frecuente para no trabajar y padecer cuadros depresivos. Desde entonces las cifras de múltiples estudios al respecto han oscilado poco respecto a esta cifra.
Esta afirmación puede resultar demasiado “optimista”, pero vamos a intentar argumentar el porqué de estas conclusiones a lo largo de este reportaje.
Intentaremos explicar el enrevesado mecanismo que lleva a que pacientes que supuestamente ya no deberían experimentar ningún dolor en parte de su cuerpo (caso de la paraplejia) o casi completamente (tetraplejia) puesto que han perdido parcial o totalmente las “vías de comunicación” con las que el sistema somatosensorial “informa” al cerebro y por tanto carecen de “mecanismos para sentir el mundo exterior”, es decir “sensibilidad”, (igualmente tampoco deberían poder sentir el dolor interno o visceral) sin embargo sufren de forma crónica en muchos casos un dolor neuropático que les atormenta. Comprender este mecanismo del dolor neuropático tan especial y poder “neutralizarlo” a través de medidas sanitarias adecuadas podría llevar a enfrentar con éxito multitud de variantes de este fallo de “nuestro sistema de alarma”, sin necesidad de la desgraciadamente habitual “sobre-medicación a ciegas” que se da en demasiados casos. Para llegar a estas conclusiones vamos a analizar más adelante ciertos síntomas comunes relacionados con multitud de pacientes y que en muchos otros casos dentro del universo neuropático puede que no hayan sido suficientemente analizados o valorados dentro de su verdadera importancia: en este reportaje analizaremos la influencia de los cambios climáticos, el ciclo del sueño y la producción de melatonina o el uso de ciertas sustancias inhibitorias del dolor pues los períodos de reposo no son simplemente una ausencia de actividad, sino que implican un cambio fisiológico intrínseco al sistema nervioso y al resto de la economía del organismo, que podrían tener complejas interacciones no suficientemente estudiadas respecto al primer factor mencionado. Durante el periodo de sueño, gran parte de nuestras constantes fisiológicas homeostáticas conocidas, varían sus “puntos de equilibrio”. Por suerte, se conocen aceptablemente bien los cambios en los sistemas cardíaco, vascular, renal, digestivo, endocrino, muscular o respiratorio. Pero quizás este último, junto a su influencia sobre el sistema nervioso ante cambios atmosféricos significativos no haya sido suficientemente estudiado en los casos del dolor neuropático pese a la múltiple evidencia testimonial en pacientes que revelaría mecanismos asociados a un incremento de los efectos de la patología neuropática sobre los que se carecen de suficientes estudios pese a la importancia indiscutible para su correcto abordaje terapéutico.
Dolor neuropático y neuroplasticidad
Una vez hemos planteado la hipotética relevancia de los factores anteriormente mencionados y la insuficiencia de estudios específicos al respecto, es importante entender que nos lleva a dichos planteamientos, para ello deberíamos comenzar por tener muy clara la importancia de varios conceptos ligados a dichas suposiciones y las causas del dolor neuropático, así que comenzaremos por la neuroplasticidad. El término neuroplasticidad va ligado en gran medida pues, tanto a las lesiones del sistema nervioso periférico como del central, pudiendo provocar cambios neuroplásticos (valga la redundancia) que se traduzcan en síntomas y signos específicos característicos del dolor neuropático. Pero ¿La neuroplasticidad no es buena? Probablemente sea lo primero que debemos tener claro; entender qué es este término que científicamente definiríamos como la capacidad de las células del sistema nervioso para regenerarse anatómica y funcionalmente, después de estar sujetas a influencias patológicas ambientales o del desarrollo, incluyendo traumatismos y enfermedades. Esta definición, recogida por la propia Organización Mundial de la Salud desde hace ya más de cuatro décadas, nos llevó a comprender mejor la capacidad adaptativa del sistema nervioso, considerado durante mucho tiempo como una estructura de los organismos mucho más “inamovible” de lo que realmente es. No debemos pensar tan solo que es la capacidad de una o varias neuronas de asumir el papel de otras que estén dañadas, de reorganizarse sinápticamente o la posibilidad de crecimiento de nuevas sinapsis a partir de una neurona o varias neuronas dañadas. No, en absoluto, no es algo tan digamos… “básico”.
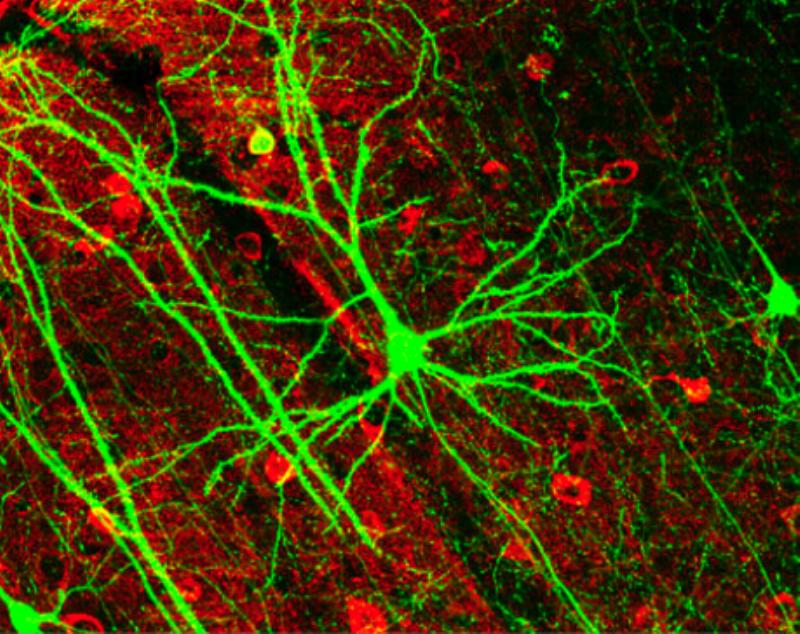
Remodelación dinámica de áreas dendríticas en interneuronas GABAérgicas de la corteza visual adulta en el cortex de un ratón. PLoS Biology
Cuando hablamos de neuroplasticidad estamos hablando de una capacidad sorprendente y única dentro de las habilidades de las cuales serian capaces otros tipos de células, hablamos incluso de que ciertas áreas cerebrales o grupos neuronales “completos” puedan responder funcional y neurológicamente en el sentido de suplir las deficiencias a causa de una lesión incluso cuando sea de un amplio número de células nerviosas. Comparativamente y salvando las distancias, sería difícil encontrar nada parecido en el resto de tipos de células que componen nuestro organismo, algo así (y que se me perdone la licencia) sería como si unas células del riñón al fallar el páncreas se “reorganizaran” y comenzaran a cumplir las funciones pancreáticas. Imaginemos que de pronto la vena cardíaca magna (una de las arterias coronarias conectadas directamente al corazón para bombear la sangre) comenzara a dañarse y el resto de células que componen esas vitales vías que distribuyen la sangre, comenzaran a crear un nuevo conducto que supliera la función, realizando “un puente” a través de la zona donde la vena está dañada y amenaza con dejarnos sin “presión sanguínea” como si de una cañería se tratara, esparciendo el vital compuesto. No es lo mismo, ni muchísimo menos pero deja claro el verdadero potencial de la neuroplasticidad y la sorprendente capacidad de las neuronas de asumir el papel de otras que estén dañadas. Así pues el término, por un lado expresa la capacidad del sistema nervioso de poder mejorar nuestras “habilidades” frente a un entorno, (es mayor en los primeros años de la vida que en la etapa adulta y por tanto, por ejemplo en el caso de un niño, esta propiedad unida al entorno donde viva y el tipo de educación, condicionará sus habilidades intelectuales o sensoriales.) Pero por otro lado, (que es el caso que nos ocupa) resulta en una capacidad adaptativa del sistema nervioso para minimizar los efectos de los daños endógenos o exógenos que sufrimos a lo largo de nuestra vida en nuestro sistema nervioso, disponiendo de la habilidad para modificar su propia organización estructural y funcional. Pero, volviendo al ejemplo coronario: ¿Qué ocurriría si ese mismo conducto nuevo, que debiese llegar al corazón, no alcanzase el punto deseado o su presión fuese incorrecta?... o lo que es peor ¿Qué podría suceder si interconectara a un canal “inverso”?. Sencillamente, el corazón, en presencia de un flujo y presión de sangre incorrectos se “volvería loco”, incapaz de asumir un ritmo adecuado de bombeo, podría “acelerarse” pensando que “falta” sangre o reducirse al “sentir” todo lo contrario. Las consecuencias serían devastadoras, pues al final falleceríamos bien por “extenuación” del propio músculo cardiaco, bien por falta de oxígeno en nuestras células o cualquier otra razón consecuencia de las nuevas conexiones erróneas en el circuito sanguíneo. Pues salvando las grandes diferencias, en esencia eso es la neuroplasticidad, una habilidad fantástica para generar y reconstruir funciones o habilidades que normalmente funciona perfectamente y nos ayuda a ser tan complejos como somos, pero que puede acabar llevándonos a vías e interpretaciones erróneas. La neuroplasticidad es una “propiedad universal“ del sistema nervioso y que muestra mecanismos sorprendentemente comunes en especies tan diferentes como los insectos y los seres humanos, expresándose en cada etapa del desarrollo de un individuo de manera programada genéticamente, a lo que añadimos las experiencias individuales de un ser determinado, como sería su ya mencionado aprendizaje en particular o las posteriores lesiones que pudiese padecer su sistema nervioso.
Diagrama completo de una célula neuronal
La controvertida “regeneración” Como sabemos el cerebro humano cuenta con billones de neuronas interconectadas por medio de múltiples sinapsis, muchas de ellas multiplicadas o repetidas en su propósito, lo cual llamamos “redundancia”. Estas son células postmitóticas, es decir que no se pueden reproducir a partir de sí mismas; pero sin embargo si es posible observar cierta regeneración dendrítica y/o axonal tras una lesión nerviosa, aunque su significado funcional puede ser polémico y la discusión continúa acerca de los resultados de ese nuevo crecimiento. (Recordemos para los legos en la materia y a grandes rasgos, que el impulso nervioso en las células nerviosas entra por las “dendritas”, se procesa en el “soma” y sale por el “axón”-). Se ha observado sobradamente como tras la muerte de un grupo de neuronas que encabezaban una determinada función original, existen conexiones neuronales que incrementan su nivel de actividad cuando esto sucede, a lo cual llamamos “desenmascaramiento compensatorio”. Pero este incremento en las conexiones nerviosas no es la única consecuencia, se producen cambios en el balance excitatorio, que en condiciones normales muestra un balance inhibidor en las sinapsis de las células afectadas, con consecuencias tanto localmente como a nivel central. Así la eficiencia de la transmisión sináptica puede según el caso modificarse incrementando las funciones excitatorias de forma estable (LTP) o las inhibitorias (LTD). En resumen, podemos decir que aunque poseemos certezas sobre la existencia de tales modificaciones, entenderlas resulta muy complejo, por ejemplo, hasta ahora se creía que cada vez que aprendíamos algo, el proceso involucrado era especialmente lento, pero a finales de 2018 un estudio a cargo de un equipo de investigadores de la Universidad de Tübingen y el Instituto Max-Planck de Cibernética Biológica, en Alemania publicada en Science, presentaba evidencias que apuntan a que la neuroplasticidad ocurre más rápido y de diferentes maneras a lo que se pensaba hasta el momento y que supondrían una visión muy diferente.
Células PC12, esta es una línea celular derivada de un feocromocitoma de la médula suprarrenal de las ratas. Las células PC12, dejan de dividirse y diferenciarse en fase terminal cuando son tratados con factor de crecimiento nervioso, esto hace que las células PC12 sean útiles como un sistema modelo para la diferenciación neuronal. Imagen: James Castle
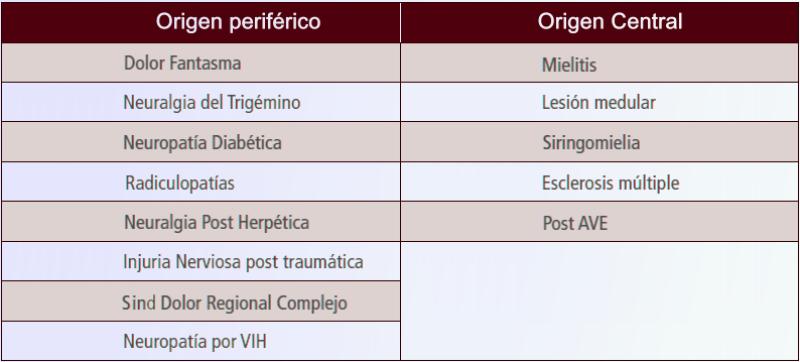
Las investigaciones anteriores sugerían que el aprendizaje era progresivo: las personas reciben nueva información y esta se almacena en ubicaciones físicas en el cerebro, el cual cambia para adaptarse a nuevos conocimientos a medida que evoluciona el aprendizaje y que el hipocampo es la principal región del cerebro involucrada en la retención de la memoria. Pero el nuevo estudio, cuestiona ambas suposiciones al observar cambios físicos en el cerebro a las pocas horas de experimentar la nueva información, situando la plasticidad cerebral en la corteza parietal posterior y no en el hipocampo como se creía. El engrama de la memoria, los cambios físicos que experimenta el cerebro al aprender algo nuevo, no parecía almacenarse tampoco en las “zonas” de memoria del cerebro, sino en ciertas ubicaciones en “todo” el cerebro. Es decir, interpolando, podemos hablar de adaptaciones rápidas, mucho más veloces de lo que se pensaba y que podrían afectar al sistema nervioso central y al sistema somatosensorial de una manera no planteada hasta el momento y que podrían verse muy influidas por los actuales tratamientos farmacológicos. En el caso de traumatismos graves, es muy probable que los mecanismos de la neuroplasticidad desarrollen “vías erróneas” que afectan al conjunto del sistema nervioso y puede que muy especialmente al sistema somatosensorial en un plazo inmediatamente posterior al incidente. La literatura médica al respecto, hace especial hincapié en el manejo del paciente en los primeros momentos para su posterior evolución, asociándose tales prácticas a la probabilidad de presentar dolor neuropático. Es muy probable a raíz de las últimas investigaciones que esa relación en las primeras horas quede más estrechamente establecida de lo que pensábamos y no se ha tenido suficientemente en cuenta. Dolor neuropático asociado a lesión de la médula espinal: una constante indisoluble Antes de nada recordemos que el dolor neuropático (DN) puede ser de origen periférico o central. El periférico se produce por lesiones de nervio periférico, plexos nerviosos o en las raíces medulares dorsales. El dolor neuropático de origen central (el cual tratamos principalmente en este reportaje) se suele generar por lesiones en la médula espinal y/o cerebro.
Ejemplo de cuadros clínicos de dolor neuropático central y periférico
Desde un punto fisiopatológico ya hemos explicado que el dolor, en sí, es un mecanismo de protección que se produce cuando aparecen estímulos mecánicos, térmicos o químicos que activan los nociceptores llevando la información hacia las neuronas nociceptivas en el asta posterior de la médula espinal, que se proyectan vía tálamo a las áreas corticales generando las reacciones sensoriales y emocionales del dolor que todos conocemos, (además estas vías espinales pueden transmitir estímulos inhibitorios descendentes o influencias complementarias desde el cerebro) La inflamación de tejidos periféricos induce cambios adaptativos reversibles en el sistema nervioso que provocan el dolor por sensibilización. Esto es bueno, pues opera como un mecanismo protector que asegura la correcta cura de los tejidos dañados. Pero en el dolor neuropático los cambios en la sensibilización van a ser persistentes, lo que en la práctica va a ser dolor espontáneo, tanto con umbrales del estímulo bajo e incluso sin estímulos. Esto conducirá a cambios en las neuronas sensitivas, pero incorrectos y que a la larga pueden ser finalmente irreversibles, con lo que el dolor neuropático una vez que se establece, acaba transformándose propiamente en una enfermedad autónoma y propia del sistema nervioso. La complejidad de los cambios fisiológicos es enorme, en la periferia incluyen sensibilización de los nociceptores, generación de impulsos espontáneos ectópicos en el axón y en neuronas del ganglio dorsal, presencia de efapses e interacción anormal entre fibras y en el sistema a nivel central, sensibilización de las neuronas del asta posterior y la alteración de los mecanismos inhibitorios descendentes.
SpinalCord.com
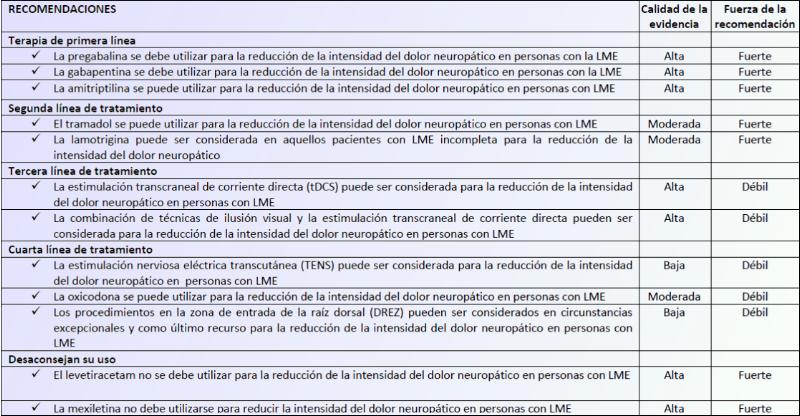
Sintomatología: Punto de convergencia En un principio los síntomas dependerán de los fenómenos fisiopatológicos antes descritos asociados tanto a factores personales como del medioambiente, que contribuyen al fenotipo de dolor (es decir las características observables del dolor en un paciente concreto). Estas características, en todos los casos se nos presentan tanto como síntomas negativos que indican déficit sensorial o positivos, que marcan respuestas neurosensoriales anormales. Pero la naturaleza propia de este dolor es multidimensional y hace que además se vea continuada con síntomas de depresión, insomnio y trastornos del sueño, acabando en alteraciones psicológicas que pueden conducir a cuadros depresivos y ansiosos muy graves que se traducirán en muchos casos en una dependencia farmacológica enorme y muy dañina. El dolor tras una lesión de la médula espinal (LME) es muy común y suele finalizar muchas veces en cronicidad, de tal forma que un 48 - 92 % de los pacientes experimentarán dolor, siendo el dolor neuropático una constante, con una prevalencia que pueden llegar hasta el 34 - 42 % según Cohen MJ- McArthur DL y cols en Comparing chronic pain from spinal cord injury to chronic pain of other origins. Pain 1988;35:57-63. Por desgracia el pronóstico a largo plazo es pobre y a menudo empeora con el tiempo, deteriorando notablemente la funcionalidad, aumentando la discapacidad y reduciendo la calidad de vida, por lo que puede ser muy difícil conseguir un control adecuado del dolor. Resulta preocupante que de hecho, sólo un tercio de estos pacientes experimentan una reducción del dolor del 50 % del dolor neuropático con tratamiento. Esto se traduce en que el objetivo terapéutico principal para la mayoría de pacientes con lesión en la médula espinal sea la reducción de la intensidad del dolor lo suficiente como para mantener una calidad de vida digna. En el caso de pacientes con lesiones medulares que desembocan en paraplejias y tetraplejias el dolor neuropático resulta una terrorífica constante que no se asume socialmente y muchas veces a nivel sanitario o de investigación tampoco se incide de manera suficiente. Por un lado la población tiende a asociar las lesiones traumáticas que conducen a una paraplejia o tetraplejia con una “desconexión total del sistema nervioso” en la zona afectada. Algo que no es más que una errónea generalización que conduce a una incomprensión social que empeora el estado anímico y psicológico del paciente, reduciendo su calidad de vida y afectando a su salud. En el sector sanitario, esta relación sí está claramente establecida pero todo apunta a que la incidencia del dolor neuropático en pacientes con paraplejias y tetraplejias es mucho mayor de lo que arrojan las estadísticas. De hecho es raro encontrar pacientes con paraplejias y tetraplejias que no acusen de dolor neuropático. Además, en comunión con muchos otros pacientes que también lo padecen a causa de otras dolencias u orígenes se observa una relación directa del incremento del dolor a causa de variaciones climatológicas, pero no está correctamente esclarecida, aunque no se discuta. Para delimitar el actual abordaje en la práctica clínica supongo que el ejemplo más relevante sería la primera guía canadiense de práctica clínica sobre el manejo del Dolor Neuropático en personas con Lesión de la Médula Espinal en pacientes hospitalizados y en centros de rehabilitación para pacientes ambulatorios, realizado en el año 2016.
Tabla de recomendaciones para el manejo del Dolor Neuropático en personas con Lesión de la Médula Espinal de la guía canadiense de práctica clínica. 2016
Realizado por un panel internacional de expertos, fue creado realizando una revisión bibliográfica específica sobre las opciones de tratamiento disponibles para el Dolor Neuropático. Basado en el sistema GRADE (Grading of Recommendations Assessment, Development and Evaluation), realizaron 12 recomendaciones para el tratamiento de estos pacientes a tener en cuenta para la práctica clínica. Estas recomendaciones, suelen ser en regla general (se conozcan o no) un esquema bastante común de las prácticas comunes hoy en día por profesionales cualificados y probablemente le resultarán muy familiares a cualquier paciente con lesión medular que lea este reportaje. Ahora bien, el dolor neuropático debe quedar perfectamente delimitado para su tratamiento interdisciplinar adecuado, pero a veces la confusión surge porque no es la única variante que se presenta en dichos pacientes y el tratamiento puede llevar a problemas en el abordaje si no se distingue el origen. ¿Qué es y que no es el Dolor neuropático en pacientes con lesión medular severa? Diferencias, tratamientos y certezas Ya hemos visto que el dolor neuropático es una constante en este tipo de pacientes pero debemos tener claro que no es el único y distinguirlo. Según su tipo y localización lo podemos clasificar en cuatro categorías: Dolor musculoesquelético. Procedente de estructuras situadas por encima de la lesión, ligamentos, articulaciones, músculos, etc. Normalmente está relacionado con sobreesfuerzos físicos. Dolor visceral. Localizado en el abdomen, mal definido y de carácter sordo. Se origina a partir de vísceras, como el intestino, riñón o vejiga cuando se presenta una sobredistensión, infección o una litiasis (piedra). Dolor neuropático a nivel de la lesión. Localizado en la frontera lesional en forma de banda o cinturón que comprime. Relacionado con los complejos procesos de cicatrización en el foco de la lesión. Dolor neuropático por debajo de la lesión. Situado en zonas del cuerpo paralizadas y/o carentes de sensibilidad al dolor. Se caracteriza por un dolor punzante, quemante o como si se tratara de descargas eléctricas. Este reportaje gira en gran medida en torno de este último dolor del que por desgracia todavía no se conoce exactamente su mecanismo de generación, aunque las principales hipótesis apuntan a una hiperactividad neuronal inducida por impulsos anormales generados en las neuronas lesionadas de los tractos espinotalámicos, que son las vías por donde viaja la sensación dolorosa al cerebro (Más adelante nos centraremos en esos impulsos anormales generados en el tracto espinotalámico).
Por un lado los dolores de origen musculoesquelético responden bien a los fármacos analgésicos, antiinflamatorios y a medidas físicas tales como el calor, reposo o electroterapia (como el ultrasonido).
Para tratar el dolor de origen visceral se debe identificar la causa que lo originó para combatirlo por ejemplo tratando de eliminar el cálculo, curar la infección o evitar una sobredistensión en la vejiga. Sin embargo el dolor neuropático será el que presente soluciones más difíciles, al no conocer completamente el mecanismo de generación, por mucho que múltiples estudios científicos han arrojado luz en algunos aspectos del problema, resulta evidente la escasez de estos para comprender adecuadamente como se origina. Normalmente este se suele desarrollar en el primer año, tras la lesión, principalmente durante los seis primeros meses de evolución, tanto en lesiones completas como en incompletas y a cualquier: nivel cervical, dorsal o lumbar. Está comprobado que puede agravarse por la inactividad, los cambios de tiempo, la mala calidad del sueño (puntos importante en este reportaje), el estrés o la hiperactividad, destacando como las investigaciones y la práctica clínica corroboran que el sueño y el descanso se han demostrado como factores de alivio. La gran trampa del factor psicológico y la industria del GABA Con el paso de los años se ha ido cimentando un tratamiento farmacológico del dolor neuropático relacionado con la visión de diversos autores que han parecido demostrar que los factores psicosociales están más relacionados con el dolor que los factores fisiológicos.
El planteamiento base en la sanidad actual se fundamenta (y así ha quedado reflejado mil veces en la literatura médica al respecto) en que “dado que los factores psicosociales aumentan la reacción al dolor, hay que intentar modular la sensación dolorosa, aprendiendo a convivir con ella”
El principal consejo (citando literalmente una de las múltiples referencias) radica en: “Aceptar su lesión, sea positivo, e intente adquirir el mayor grado de independencia posible. Si consigue superar los factores psicológicos que agravan este dolor, habrá logrado dominar y atenuar el problema.”… “el factor que más influye en que ese dolor sea dominado es que usted mismo module su intensidad. Acepte su discapacidad y luche por minimizarla al máximo. Intente volver a ser feliz de nuevo y su dolor al menos disminuirá”.
En muchas ocasiones, este tipo de afirmaciones se repiten reiteradamente y, de manera directa o indirecta, se culpabiliza al paciente del dolor ¡algo que no tiene el menor sentido!
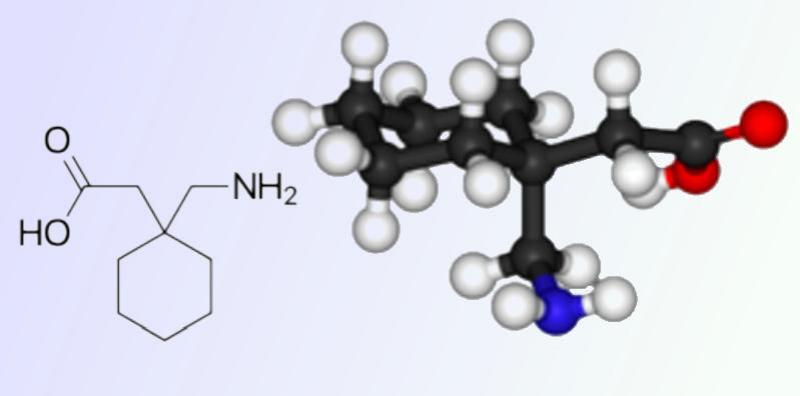
Tales afirmaciones suponen una negación continua al elevado porcentaje de casos de dolor neuropático asociados a las causas anteriormente citadas u otras circunstancias que no son estudiadas adecuadamente por los especialistas, quienes se limitan a la administración sistemática de ciertos fármacos etiquetados como apropiados para la “ansiedad generalizada, dolor neuropático periférico y la epilepsia”: efectivamente hablamos de fármacos como por ejemplo la pregabalina y la gabapentina (Lyrica y Neurontin) que probablemente ya resulten familiares a nuestros lectores. Desde luego la gabapentina y pregabalina son fármacos antiepilépticos con acciones farmacológicas similares. Son análogos estructurales del GABA, si bien su mecanismo de acción no es totalmente conocido.
El primero de ambos en comercializarse fue la gabapentina (Neurontin), que se autorizó en EE.UU. para el tratamiento combinado en pacientes con epilepsia. Pero sin embargo, su uso fue rápidamente extendiéndose a otras indicaciones promovidas por el laboratorio, como el tratamiento del dolor neuropático y nociceptivo, la profilaxis de la migraña o el trastorno bipolar, en las que la publicidad parecía prometer mayores beneficios que en su indicación original como antiepiléptico, convirtiéndose así en un “éxito de ventas” en poco tiempo y provocando una auténtica “revolución”.
Para conseguirlo parece ser que pudieron emplearse métodos poco éticos y censurables: se ha denunció que utilizaron métodos de promoción muy «agresivos», basados en la publicación selectiva de resultados favorables, lo cual ponía desde un principio en entredicho la validez de la evidencia en estos casos.
Estructura de la gabapentina
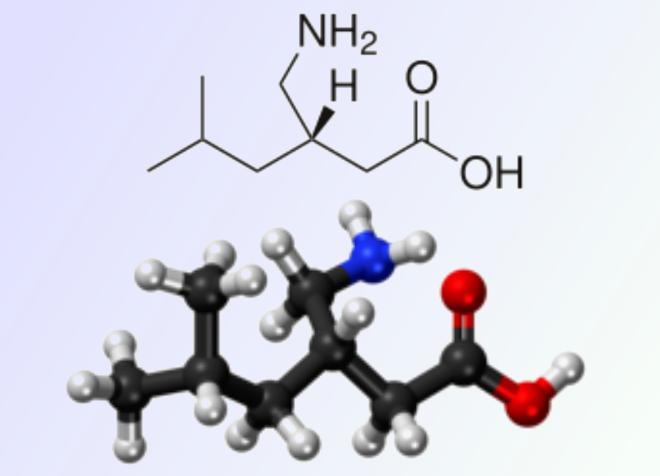
Como consecuencia el laboratorio fue multado por promover ilegalmente la prescripción fuera de las indicaciones autorizadas, pero los cuantiosos beneficios obtenidos con las ventas compensaron con creces la sanción. Hace ya casi 20 años en 2001, los datos de un estudio realizado en EE.UU indicaban que la gabapentina era el fármaco con mayor uso en indicaciones no aprobadas con un uso del 83% y la bola de nieve ha terminado creciendo y “arrasando” Coincidiendo con el fin de la patente del Neurontin, el laboratorio comercializó la Pregabalina (Lyrica), un compuesto similar farmacológicamente a Gabapentina, pero con un coste mayor y en teoría con una eficacia superior en tratamientos similares. Este reportaje no pretende incrementar la polémica sobre el uso adecuado de estos medicamentos, pues es innegable su utilidad en ciertos casos donde muchos otros tratamientos han resultado ineficaces, pero resultaría incompleto si no recordamos las denuncias públicas en estudios que cuestionan estos fármacos (por ejemplo se sospecha que podrían bloquear la formación de nuevas sinapsis, reduciendo de un modo drástico el potencial rejuvenecedor de la plasticidad cerebral) causando un envejecimiento del cerebro más rápido que cualquier otra sustancia conocida. Es una realidad que estos fármacos han tenido una gran polémica desde su lanzamiento. Recordemos por ejemplo que Neurontin cuando fue aprobado por la FDA para tratar la epilepsia en 1994, el laboratorio atesorador de la patente Warner-Lambert, fue multado por la FDA con 430 millones de dólares por hacer una promoción masiva del medicamento para indicaciones distintas a las aprobadas por el organismo de control. Actualmente Neurontin es ahora propiedad de Pfizer, también dueña de la producción de la Pregabalina (Lyrica), - que no es como se suele decir coloquialmente “una versión súper-potente de Neurontin”- Pese a todas las voces que se alzan en contra del uso masivo de estas sustancias, actualmente la Pregabalina es una especie de “piedra filosofal” contra el dolor neuropático, aprobado también con el paso del tiempo para varios tipos de dolor o para tratar la fibromialgia. (De nuevo el laboratorio productor de Lyrica tuvo que hacer frente a sanciones por el mismo motivo que en Neurontin: ser recomendado para dolencias no recogidas en la hoja aprobada por la FDA).
Estructura de la Pregabalina
Pese a las sanciones, los beneficios multimillonarios (el gasto en pregabalina en muchos países europeos se ha mantenido en las últimas dos décadas como uno de los 10 principios activos de mayor gasto de prescripción por receta médica). En otros países fuera del ámbito europeo también se ha observado en las dos últimas décadas un incremento del consumo de ambos fármacos para usos fuera de los habitualmente aprobados y la farmacéutica nunca ha parecido reacia a reducir esta expansión a toda costa.
Es interesante recordar que generalmente, a causa de que la relación beneficio/riesgo de las indicaciones no autorizadas no ha sido evaluada por las autoridades sanitarias correspondientes, el uso fuera de indicación (off-label) de medicamentos puede poner en riesgo a los pacientes, resultar ineficaz e incrementar los costes.
Pero este punto no es tan sencillo, pues dejando aparte manipulaciones malintencionadas con objeto de obtener un beneficio económico u otros motivos poco éticos, en ciertos casos el uso fuera de indicación de un fármaco está justificado cuando se carezca de alternativas terapéuticas autorizadas para un determinado paciente
A mediados de la presente década (antes de la publicación de la guía de recomendaciones canadiense, por ejemplo) las diferentes recomendaciones sobre el tratamiento del dolor neuropático periférico coincidían en señalar a los antidepresivos tricíclicos (principalmente la amitriptilina), los antiepilépticos (gabapentina y pregabalina) y los inhibidores de la recaptación de serotonina y noradrenalina (principalmente duloxetina) como los tratamientos de primera elección, salvo para neuralgia del trigémino.
Pero la confusión que cuestiona su uso masivo aparece cuando no hay ensayos clínicos adecuados que comparen directamente la eficacia y seguridad de pregabalina frente a gabapentina u otros fármacos utilizados en el dolor neuropático o existen sospechas de que los datos han sido sesgados, documentándose comparaciones indirectas que sugieren también la no inferioridad de pregabalina con respecto a gabapentina (pese a su coste superior). A mediados de esta década todas las decisiones para su uso se sustentaron de una u otra forma sin ensayos clínicos a largo plazo, - en el año 2014 el ensayo clínico más largo realizado con pregabalina hasta esa fecha en el tratamiento del dolor neuropático fue de sólo 13 semanas pese a llevar en el mercado casi tres décadas.
Un ejemplo de la postura farmacológica “a ciegas” dominante en la actualidad, ¿Qué ocurre con el Tramadol?
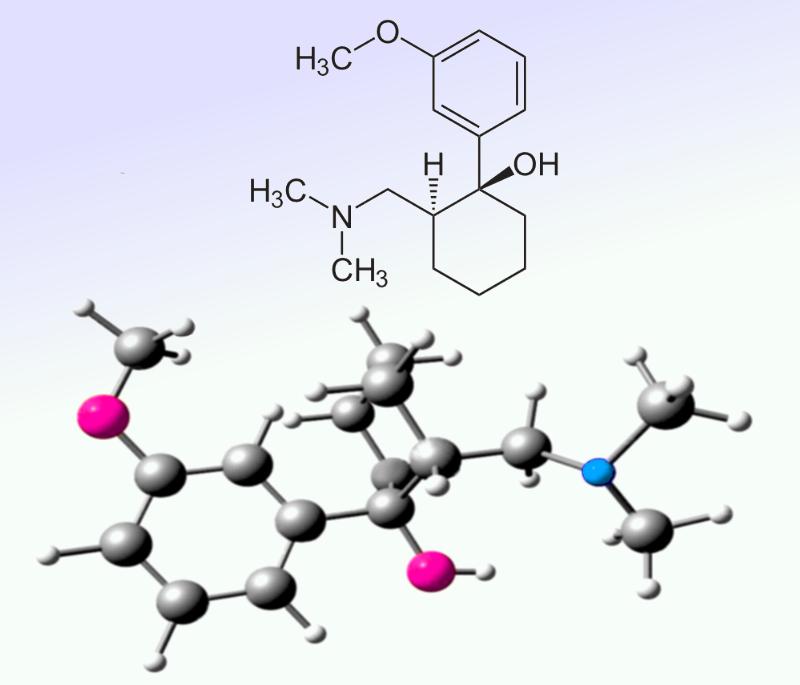
Con la llegada no hace demasiado tiempo de la desvenlafaxina a España, (con la cual ya se sumaban tres inhibidores selectivos de la recaptación de serotonina y noradrenalina (ISRSN) comercializados e indicados en el tratamiento del trastorno depresivo mayor en los adultos), a raíz de esto, Alcántara-Montero (2018) realizó un estudio donde relataba que salvo la duloxetina, tanto la venlafaxina como la desvenlafaxina no tenían indicación en el dolor neuropático, pero sin embargo, existían otros psicofármacos que no tienen indicación en el dolor neuropático por parte de las agencias reguladoras, como la lamotrigina, el topiramato y la lacosamida, pero se utilizan en la práctica clínica habitual a pesar de ello. Pues bien, las últimas guías de práctica clínica coinciden en señalar que los antiepilépticos gabapentina y pregabalina constituyen los fármacos de primera línea en el tratamiento del dolor neuropático junto a los antidepresivos tricíclicos duales: duloxetina y … ¡venlafaxina! Continuando los consejos de estas guías el tramadol, los apósitos de lidocaína al 5% o los parches de capsaicina al 8% por ejemplo, constituirían los fármacos de segunda línea, mientras que los opioides potentes constituirían una tercera línea de tratamiento.
Estructura del Tramadol
Sea por la razón que sea, al final, en muchos casos la carga farmacológica que sufre el paciente es altísima, un alto porcentaje acaba con una fuerte dependencia y tolerancia que empeora la situación, tras largos periodos de “prueba y error” que van reduciendo su calidad de vida.
No se puede analizar uno por uno todos los fármacos en un reportaje, así que nos limitaremos a poner un ejemplo exhaustivo de uno de los principales fármacos de segunda línea: el Tramadol
Es obvio decir que tras la explicación, necesitaremos realizar un pequeño ejercicio de reflexión y considerar si realmente tras lo expuesto, tiene sentido el desmesurado uso que de este opiáceo se realiza. Si padece dolor crónico o neuropático a buen seguro que habrá escuchado este fármaco anteriormente y probablemente le habrá sido prescrito. Hoy en día el uso del tramadol es probablemente es desmesurado, por lo que voy a ponerlo como el mejor ejemplo para describir la que quizás sea una actual situación de administración farmacológica descontrolada, sin tener en cuenta las características del paciente. Con todo, muchos profesionales que ejercen la medicina (Morgensen, 2019) se escandalizan por el uso excesivo de este fármaco y su cuestionable eficacia. Veamos por qué, para ello comencemos conociéndolo someramente desde un punto de vista farmacológico: El tramadol es un opioide, pero no se une directamente a los receptores de fármacos opioides o, al menos, se une tan débilmente que podría no unirse. Por ello para cumplir su función, la acción opioide es el resultado de un metabolito: O-desmetiltramadol, lo que significa que, al igual que la codeína, por ejemplo, requiere del metabolismo a través de la enzima citocromo P450 antes de que comience a trabajar. ¡Pero esto es un problema grave! ¿Por qué? Para empezar, una parte significativa de la población, aproximadamente de 3-10% de la raza caucásica, por ejemplo ¡no tiene actividad en la enzima necesaria (CYP2D6)!. Por lo tanto, se estaría recetando un medicamento para el dolor que directamente no proporciona alivio a un porcentaje de los pacientes. Por otro lado, hay ultra-metabolizadores que obtienen concentraciones mucho más altas y dosis más altas del opioide activo. Existen estudios y literatura al respecto de lo que acabamos de decir, no es una hipótesis lanzada al viento: Stamer; 2007, Gong; 2014, Fortenberry; 2019. Para complicar las cosas, el tramadol actúa como un inhibidor de la recaptación de serotonina y la norepinefrina (IRSN), aunque ninguno de ellos descompone los productos, lo cual se transforma en un problema que observamos al analizar los efectos secundarios del tramadol. Entonces, ¿No sería más lógico administrar una cantidad adecuada de morfina y si se considera necesario, una dosis de un fármaco IRSN predecible?, ¿Por qué en lugar de prescribir una dosis conocida de otro opioide, se realiza una especie de apuesta? Sin embargo al administrar tramadol se genera lo que podríamos decir como un “coctel” impredecible de opioides e inhibidores de la recaptación de la serotonina y la norepinefrina. ¿Tiene sentido?
Citocromo P450 Oxidasa (CYP2C9)
Probablemente P450 la función más importante del sistema Citocromo es el procesamiento químico de sustancias extrañas (xenobióticos) para convertirlos en sustancias inocuas, más solubles y, en consecuencia, más fácilmente eliminables por el sistema renal. Este procesamiento químico consiste en la oxidación de los xenobióticos. Una de las actividades más importantes del Citocromo P450 es el metabolismo de fármacos; el metabolismo oxidativo modifica la estructura química de los medicamentos para hacerlos más solubles, pudiendo conjugarse con ácidos orgánicos dando lugar a glucurónidos que se eliminan por el riñón y evacúan en la orina. La denominación “P450” hace referencia a que el extracto que contiene el complejo enzimático muestra un máximo de absorción (pico) a 450nm de longitud de onda en la espectroscopia infrarroja. ¿Eficacia comprobada? Pero…si tanto se receta será porque es eficaz, ¿no? Entre los profesionales de la medicina recelosos de recetar este fármaco parece haber un consenso en pensar que hay un malentendido de base que subyace a la hora de recetarlo: Parece como si se quisiera recetar un opioide débil, sin considerar realmente lo que eso significa. Bueno, la morfina es más débil que el fentanilo, pero clínicamente son igualmente efectivos porque si administramos 10 mg de morfina donde podríamos administrar 100 mg de fentanilo, el resultado es el mismo. Con el Tramadol sucede lo mismo pero en sentido opuesto, es decir, para conseguir una analgesia similar se necesita una dosis más alta, así que se receta 100 mg de tramadol cuando podría usarse 10 mg de morfina, cuando al final ambos actúan en los receptores de fármacos opioides. ¿Por qué se administra tramadol si realmente se quiere administrar una dosis más baja de morfina? ¿No se podría administrar una dosis más baja de morfina, sin arriesgar con el paciente? Cuando se prueba clínicamente, algunos profesionales recuerdan que el tramadol puede no ser un analgésico muy eficaz, documentándose además una efectividad dudosa frente a otras sustancias conocidas:
Y así sucesivamente en muchos otros estudios (Prescrire; 2003, Romero; 2008, Banerjee; 2011, Karabayirli; 2012) Por tanto, podemos decir que en general, el tramadol tiene un efecto analgésico limitado a las dosis normalmente prescritas, un gran número de efectos secundarios y un efecto analgésico nulo para un porcentaje de la población debido a polimorfismos genéticos. Sin embargo y pese a saberlo, se continua con la “apuesta a ciegas”.
Adicción en los tratamientos actuales, ¿a alguien le suena?
A estas alturas resulta innecesario recordar los serios problemas de dependencia asociados a estos fármacos destinados a controlar el dolor neuropático. Quizás sorprenda saber que esta dependencia también se produce en muchísimas personas con lesión medular, por lo que con recordar el caso concreto del tramadol resulte más que elocuente: Aunque el tramadol se ofrece a menudo como una alternativa no adictiva a los opioides es completamente falso. Actúa en los receptores de los opioides de la misma manera que todos los demás opioides y, por lo tanto, tiene el mismo riesgo de dependencia y adicción. (Obviamente, excepto que el paciente carezca de la encima CYP2D6 adecuada, en cuyo caso su problema será otro: seguirá padeciendo igualmente dolor, quedando ante la incertidumbre de los efectos de la inhibición en la recaptación de la serotonina y norepinefrina)
Ya hemos dicho que se sospecha de la existencia de un gran abuso en todo el mundo que mueve millones de euros y amplia literatura sobre las investigaciones respecto al problema de la dependencia:
Entre los adictos al tramadol, hay signos físicos claros de dependencia, y la euforia se aparece de igual manera que en la heroína. (Zhang, 2013). Hay evidencias empleando resonancia magnética funcional que tomar tramadol activa las áreas del cerebro que se sabe están relacionadas con la adicción. (Asari, 2018) Por supuesto, los pacientes que interrumpen bruscamente el tramadol también tienen síntomas clásicos de abstinencia con opioides. Además, aproximadamente 1 de cada 8 pacientes empeoran, los síntomas de abstinencia atípicos, como la ansiedad, el insomnio, los ataques de pánico, las alucinaciones, la confusión, la paranoia y los cambios sensoriales inusuales, probablemente se relacionan con los efectos de IRSN del fármaco. (Senay, 2013). La tasa de uso y la muerte relacionada con tramadol aumentaron constantemente en el Reino Unido hasta que dada la gravedad del problema, la droga se reclasificó como una sustancia controlada. (Chen, 2018) En un centro de adicciones Sueco (Olsson, 2017), el 95% de los pacientes que dieron positivo en opioides, ¡dieron positivo por tramadol! Las características del tramadol, al igual que ocurre con el fentanilo, han llevado a su implantación como droga recreativa en muchas partes del mundo y desde luego no existe evidencia de que tenga menos riesgos que la morfina. (Prescrire 2016) por lo contrario sus efectos frente a los cannabinoides (que veremos más adelante) son muchísimo más severos pero no genera controversia a tal nivel. ¿Por qué? En general, los problemas de abuso y dependencia con el tramadol son probablemente algo más bajos que otros opioides, pero esta relación estadística probablemente es debida simplemente a que como hemos dicho, matemáticamente no tiene un efecto opioide o analgésico en un porcentaje significativo de la población, mientras que otros opioides resultan más fáciles de obtener, pero una vez más se juega con las cifras absolutas, descartando la opción de elegirla sobre un opioide relativamente no eufórico como es la morfina. Por supuesto los efectos negativos adicionales de todo tipo son otra constante que pueden suceder, repasemos una resumida lista de evidencias: Interacciones Debido a que el tramadol requiere que la vía del CYP2D6 se convierta en un opioide, los inhibidores del CYP2D6 (de los cuales hay muchos) pueden provocar la abstinencia involuntaria de opioides, al tiempo que también aumenta la actividad de IRSN sin intención. Convulsiones El tramadol se asocia con convulsiones, tanto por sobredosis, como cuando se toma en las dosis habituales. (Labate, 2005; Gardner, 2012; Ryan, 2015) Este vínculo parece bastante seguro en sobredosis (aunque siempre son complicadas de determinar por una posible administración farmacológica múltiple), pero aún no está demostrado definitivamente en dosis habituales (aunque es un riesgo adicional que no se ve con la morfina) Depresión respiratoria El tramadol generará la misma depresión respiratoria relacionada con los opioides. (Prescrire, 2016) Sin embargo, existe un riesgo adicional debido a los polimorfismos CYP. Al igual que la codeína, algunos individuos son ultra-metabolizadores, lo que resulta en dosis más altas de lo esperado, y depresión respiratoria incluso en las dosis habituales. (Orliaguet, 2015; Fortenberry, 2019) Hipoglucemia e hiponatremia. El tramadol está asociado con la hipoglucemia, lo cual tiene sentido considerando sus similitudes farmacológicas con los IRSN (una clase de medicamentos que se sabe que causan hipoglucemia). (Fournier, 2015) En el subgrupo de pacientes con diabetes tipo 1, la tasa de hipoglucemia es de casi el 50%. (Golightly, 2017) El Tramadol también se ha asociado con una mayor probabilidad de ingreso hospitalario por hiponatremia. (Fournier, 2015) Asociación con mayor mortalidad. A pesar de no proporcionar más alivio para el dolor que los AINE simples en múltiples estudios, se observó una gran propensión en pacientes tratados por osteoartritis d entre el uso de tramadol y una mayor mortalidad en comparación con naproxeno, diclofenac, celecoxib y etoricoxib. (Zeng, 2019) Con todo lo dicho, se insiste en su uso de manera habitual en pacientes con dolor neuropático en lesión medular y otras enfermedades a sabiendas de las consecuencias y la ruleta rusa que supone en algunos casos. El inciso sobre esta sustancia no plantea una discusión sobre su beneficio frente a la morfina en dolor neuropático, esto es tan solo un recordatorio de la opinión sobre su empleo por parte de investigadores y una reflexión sobre el dudoso beneficio que todos estos compuestos plantean (no solo el tramadol, podemos incluir otros de la lista empleados en el dolor neuropático). Si los mecanismos que provocan el dolor neuropático no se estudian con mayor intensidad y se analizan las causas que lo provocan o intensifican, se está perpetuando la prescripción de fármacos que tienen poca o casi nula eficacia en el paciente, alargando su padecimiento y causando daños irreparables a largo plazo.
Intervención temprana del lesionado medular, cuando antes mejor, pero ¿Conocemos el procedimiento inicial más efectivo? Las fases y hasta donde sabemos
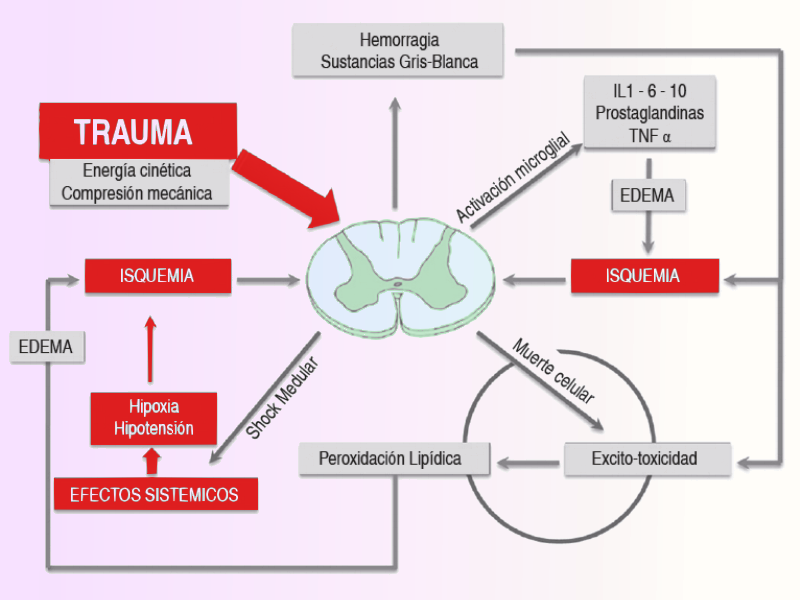
Abandonemos por un momento el tratamiento farmacológico como tal para remontarnos a los primeros momentos de un problema medular. Como ya hemos dicho la fisiopatología del trauma es compleja y aún no se conoce completamente, pero reflexionar en este punto sobre el desarrollo en la fase temprana nos ayudará a comprender mejor el problema que analizamos. La lesión medular está determinada por procesos primarios y secundarios. Obviamente la lesión primaria se debe normalmente a la transmisión de energía mecánica a la médula y las estructuras neurales durante un evento traumático, por ejemplo un accidente de automóvil.
La lesión secundaria, compromete estructuras del cuerpo que habían permanecido a salvo después del trauma inicial, desencadenando alteraciones en: la perfusión microvascular, la liberación de radicales libres y de neurotransmisores, la peroxidación lipídica, la concentración iónica y la consecuente muerte celular tanto por necrosis como por apoptosis.
La investigación para el tratamiento ha buscado el desarrollo de intervenciones terapéuticas tempranas que atenúen el efecto de estos mecanismos fisiopatológicos secundarios, tanto en el momento del trauma en el caso de accidente o acto violento), como después del ingreso en un centro.. A nivel farmacológico se ha descrito, por su teórico efecto protector en el pronóstico neurológico el uso de gangliósidos, metil-prednisolona, y medicamentos antagonistas de los opiáceos, del receptor de glutamato y de los canales iónicos. Pero no se ha identificado todavía una intervención que modifique significativamente el pronóstico y en gran parte es debido a las lagunas que todavía tenemos en la comprensión del sistema nervioso. Incluso parece que el uso de la metil-prednisolona, ampliamente recomendada, es debatible y no completamente soportado por la evidencia actual (Ballesteros, 2012).
Mecanismos de la lesión medular secundaria
Por desgracia sabemos que la lesión no permanece estática y con el paso del tiempo se puede producir una disfunción neurológica tardía secundaria a la formación de quistes y siringes (cavidades llenas de líquido) hasta en el 30% de los pacientes. Esta disfunción se puede manifestar en compromiso ascendente, síntomas del tallo cerebral y en el caso que nos ocupa, dolor neuropático. Por tanto, una consideración importante que debemos tener clara en la evolución de los pacientes con una lesión medular, es que cada trauma es único tanto en causa y mecanismo como en la magnitud y el pronóstico del daño resultante. Pero sigue existiendo mucho desconocimiento sobre las vías de interacción de los procesos acaecidos tras una lesión medular que dificultan un mejor desempeño terapéutico.
Sueño y lesión medular
Otro factor importante más allá de la evolución tras el trauma, asociado al dolor neuropático en lesionados medulares y probablemente mucho más en personas tetrapléjicas sea el sueño y el descanso.
Así que aquí nos encontramos ante un doble problema “cruzado”, los problemas con la calidad del sueño y su posible repercusión agravando el dolor neuropático.
Muchas veces lo vemos en sentido inverso y desde luego no es menos cierto, ya que los problemas del sueño o el insomnio suelen ser las primeras consecuencias del dolor crónico a tratar en las unidades del dolor. Cuando un paciente llega a una unidad del dolor el objetivo principal es disminuir la intensidad del dolor y que logre conciliar el sueño. Una afección crónica, continuada e intensa impide dormir a quien la padece y, al no poder descansar, comienzan a surgir emociones como la angustia y la tristeza, antesalas de la depresión, que complican aún más su ya de por sí difícil situación. Los pacientes con dolor crónico, especialmente en nuestro caso, las personas con lesiones medulares, presentan una marcada alteración de la estructura del sueño y su continuidad, como incremento en los despertares nocturnos, disminución del sueño profundo y a veces, de ser el caso, aumento en el número de movimientos corporales o espasticidad. La falta de sueño produce fatiga, cansancio, perdida de energía para realizar las tareas habituales, irritabilidad e incrementa la sensación de dolor. Se transforma pues, en una situación donde la pescadilla se muerde la cola: el dolor provoca falta de sueño y la ausencia de descanso aumenta el dolor. La solución a este contexto se suele abordar muchas veces sin estudiar suficiente al paciente, iniciando de manera directa la administración de la sucesión de fármacos de uso común para estos casos a modo de “prueba y error”, que incluso puede conducir al empeoramiento del paciente y de su calidad de vida. Si no se obtiene resultados, el dolor aumenta y se torna aún más crónico (neuropático) y la ausencia de descanso sigue empeorando la situación cerrando el ciclo.
¿Se agrava el dolor por trastornos de sueño?
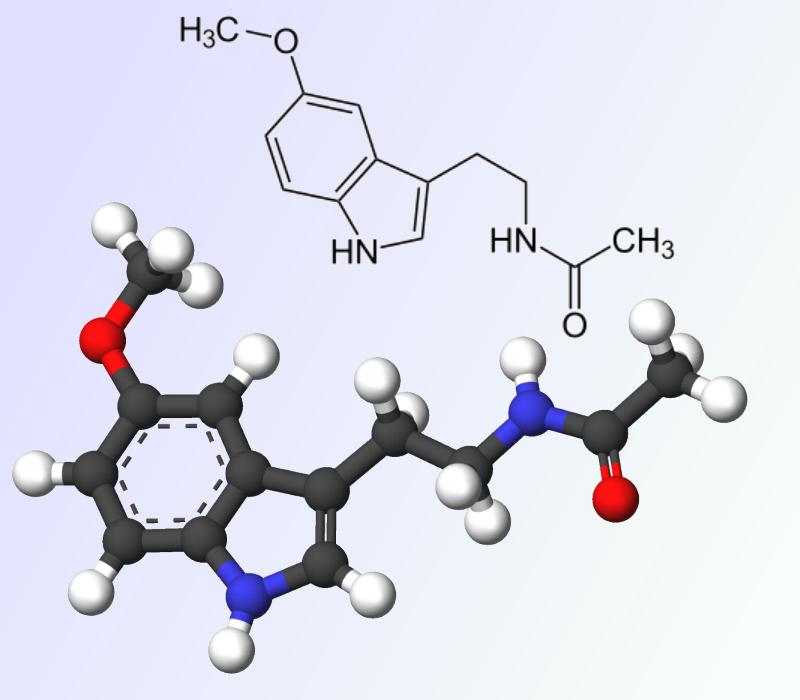
La ciencia comienza a cerrar el ciclo y los estudios se han sucedido, como por ejemplo el realizado por Børge Sivertsen (2014) en el Norwegian Institute of Public Health en Bergen (Noruega) planteando que las personas que sufren problemas de sueño podrían también ser más sensibles al dolor, e intensificar o agravar los efectos de enfermedades crónicas que cursan con dolor. En este estudio se midió la sensibilidad al dolor de más de 10.000 adultos Los resultados del estudio mostraban que las personas que sufrían de insomnio eran más sensibles al dolor que aquellos que no tenían dificultades para dormir. Más concretamente, aquellos que experimentaban dolor crónico y que tenían insomnio presentaban un mayor incremento en la sensibilidad al dolor, que parecía estar relacionada con un aumento en la latencia de sueño, o tiempo que tardaban en quedarse dormidos. En el estudio, los participantes evaluaron su sueño en el año previo y se les sometió a una prueba para evaluar la resistencia al dolor introduciendo sus manos en agua fría hasta que no aguantasen el dolor y las tuviesen que sacar. Los resultados mostraban que el 42 % de los pacientes que padecían insomnio sacaban sus manos del agua antes de los 106 segundos que se les pedía como referencia. El incremento en la sensibilidad al dolor fue mayor en aquellos que se quejaban de insomnio más severo o frecuente. La asociación entre los problemas de sueño y el dolor crónico parecía especialmente pronunciada y los pacientes que presentaban ambas condiciones: insomnio severo y dolor crónico tenían el doble de probabilidades de sacar antes las manos del agua que los otros participantes. Un dato interesante, es que la cantidad total de tiempo que los participantes pasaban durmiendo no parecía tener relación con la tolerancia al dolor, lo que apuntaba de nuevo a la preponderancia de la calidad de sueño frente a la cantidad del mismo. Estos resultados hacían especialmente relevante el tratamiento conjunto de ambas condiciones y solicitaba futuras investigaciones que centraran su atención en el papel de los neurotransmisores implicados. Melatonina y calidad del sueño Continuando esta línea lógica es inevitable hablar de la melatonina, (N-acetil-5-metoxitriptamina) una hormona encontrada en seres humanos y casi todo el reino de los seres vivos, interviene en el ciclo natural del sueño, por lo que su concentración varía de acuerdo al ciclo diurno / nocturno.
Estructura de la Melatonina (N-acetyl-5-methoxytryptamina)
La melatonina es sintetizada a partir del aminoácido esencial triptófano. Se produce, principalmente, en la glándula pineal, y participa en una gran variedad de procesos celulares, neurofisiológicos y neuroendocrinos además de controlar el ciclo diario del sueño. Por su naturaleza y función la melatonina se produce prácticamente en todos los tejidos pero es la melatonina producida en la glándula pineal la que “avisa” al sistema nervioso de la hora del sueño. Actúa como un “interruptor” que avisa para que el cuerpo inicie una disminución de la temperatura corporal, la frecuencia respiratoria, frecuencia cardíaca, disminución o de la actividad cerebral que inicia la fase del sueño. Al parecer tiene una importancia que poco a poco se comienza a comprender respecto al pernicioso ciclo de dolor/sueño y muy especialmente en las personas con tetraplejia, algo que quedaba claro hace ya varios años con el estudio de 2012 realizado por el equipo liderado por Rebecca J. H. M. Verheggen del departamento de Fisiología de la Universidad de Nijmegen junto al Instituto de Investigación en Ciencias del Deporte de la Universidad de Liverpool. Se descubrió que las personas con tetraplejia no aumentaban sus niveles de melatonina durante la noche, frente a personas con paraplejia u otros individuos de control.
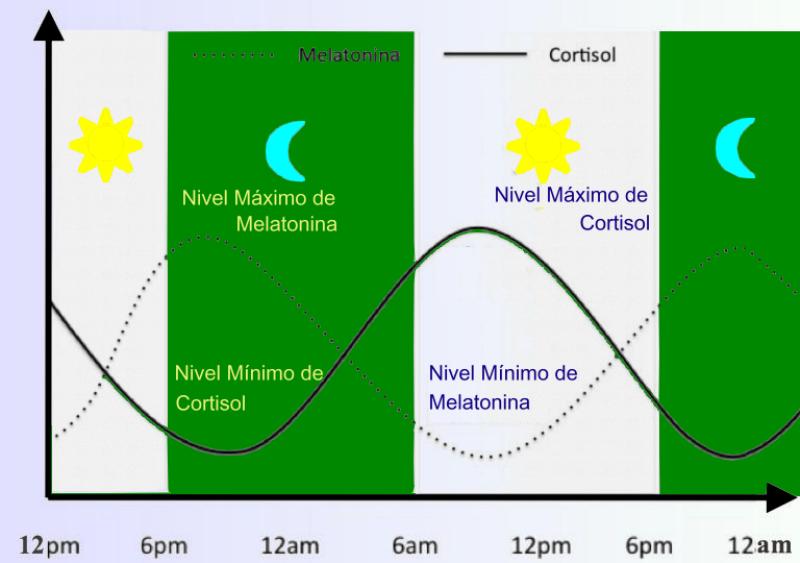
Ciclos habituales de secreción de melatonina y cortisol, el responsable de sincronizar los procesos biológicos que regulan nuestro sueño es una especie de “reloj interno” llamado Núcleo Supraquiasmático (NSQ).
Era conocido que los paciente con lesión de la medula espinal (LME), especialmente con tetraplejia, experimentaban una mala calidad del sueño, lo cual se había relacionado con un control deficiente del ritmo circadiano. Así que se observó que no existía un aumento de la secreción de melatonina durante la noche por parte de la glándula pineal, confirmándose también la mala calidad del sueño presente en pacientes con lesión medular, particularmente en los tetrapléjicos. Este proceso de aumento de la melatonina comienza según el ciclo natural del día, hace que la luz del sol vaya reduciéndose. A partir del descenso en la intensidad luminosa, captada por la retina, se envía la información al núcleo supraquiasmático y éste lo reenvía a otras zonas del cerebro y la médula espinal. Cuando la señal alcanza el nivel cervical, esa señal es enviada al ganglio cervical superior, donde mediante liberación de noradrenalina, un neurotransmisor que provoca que la glándula pineal libere melatonina. Así que una lesión cervical (como sería el caso de una tetraplejia) corta la difusión de la señal al ganglio cervical superior, impidiendo que la glándula pineal sea inducida a liberar melatonina. La hipótesis lógica que se baraja por tanto es que la mala calidad del sueño en personas con tetraplejia podría ser debida a una afectación a causa de la lesión en la secreción de melatonina.
Medical gallery of Blausen Medical 2014
El sueño no solo se verá afectado en pacientes tetrapléjicos porque el ganglio cervical superior está conectado con el centro cilioespinal, situado en la médula entre las vértebras cervicales y dorsales (región C8-D2). Por tanto, pacientes con otras lesiones medulares que estén por encima de este punto podrían afectar a la regulación nerviosa del ganglio cervical superior y por tanto a la posible segregación correcta de melatonina. Lo peor de todo es que el sueño es solo la punta del iceberg en la actuación de la melatonina, ya que afecta a la totalidad del organismo y al ritmo circadiano, pudiendo estar causando otros efectos todavía desconocidos. De igual manera otras personas con enfermedades que ven afectado el sistema nervioso podrían estar sufriendo esta inhibición de la glándula pineal y padecer problemas similares. Pero hasta el momento el uso de la melatonina es muy restringido y muy poca la información al respecto para pacientes con tetraplejia, sin embargo habitualmente se recetan para estos pacientes dosis elevadas de otros fármacos para conciliar el sueño, cuando no está claro que sean menos perjudiciales (al menos lo que ha quedado claro son los efectos dañinos de estos, como se ha descrito repetidamente en la literatura médica)
Von Bokske
THC, cannabinoides y los procedimientos alternativos para el dolor neuropático dentro de la evidencia científica Llegado este punto no podemos continuar este primer reportaje sin intentar preguntarnos por otros procedimientos bajo el prisma científico que plantean abordajes diferentes o complementarios. Tras el abordaje habitual ya descrito en repetidas ocasiones: tratamiento escalonado que se inicia con fármacos, pero que muchas veces no son analgésicos, sino fármacos que actúan sobre el sistema nervioso central, como los antiepilépticos, es decir por ejemplo pregabalina y gabapentina (Lyrica y Neurontin). Si el paciente no responde, se puede recurrir a infiltraciones directas de fármacos o neurolisis, que consiste en la interrupción de la vía nerviosa que conduce el dolor, mediante procedimientos químicos o físicos, como la coagulación con radiofrecuencia. En ciertos pacientes y tras el preceptivo estudio de idoneidad se puede optar por interrumpir la conducción nerviosa anómala mediante sistemas de neuroestimulación eléctrica (neuroestimuladores, del los cuales ya hemos escrito ampliamente) que interrumpen o “duermen” la sensación dolorosa. O bien se pueden realizar pequeñas lesiones muy delimitadas en el sistema nervioso central, que frenan la propagación de la percepción dolorosa, ya que lo más importantes es evitar que esta percepción llegue a la corteza cerebral. Existen técnicas que permiten realizar lesiones selectivas en el sistema nervioso central mediante ultrasonidos focalizados. No es necesario llevar a cabo apertura cutánea o craneal. Se realiza con múltiples haces de ultrasonido, guiados por resonancia magnética, que se enfocan apuntando a un lugar muy concreto y generando una lesión de pocos milímetros que permite desconectar la vía con un funcionamiento anómalo. Hasta el momento son procedimientos poco extendidos, habitualmente costosos y cuya eficacia varia, pero existe un abordaje menos conocido y con resultados alentadores que contrariamente nos es muy familiar por su origen: la marihuana, pero ¿Realmente es eficaz y segura? Cannabinoides y THC Su uso terapéutico se remonta a los orígenes de la documentación histórica, se ha empleado durante más de 4000 años con fines recreativos y medicinales, aunque el cannabis y sus componentes farmacológicamente activos más conocidos, los cannabinoides, se convirtieron en protagonistas de la investigación médica a partir del descubrimiento en la década de 1990 del mecanismo de acción del principal cannabinoide psicotrópico, el Δ9-tetrahidrocannabinol (THC), que actúa a través de receptores de membrana específicos, los receptores de cannabinoide.
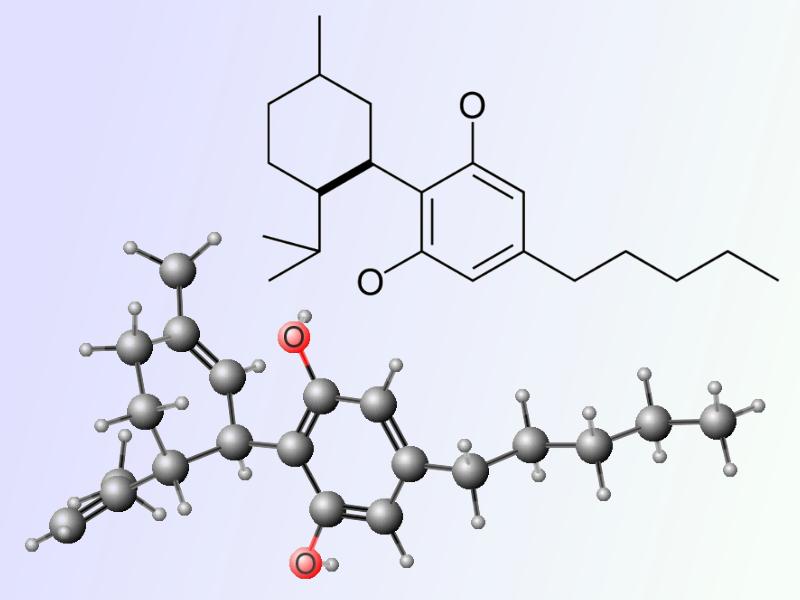
Estructura del Delta-9-tetrahydrocannabinol
La caracterización molecular de estos receptores permitió el desarrollo de moléculas sintéticas con estructura cannabinoide y no cannabinoide y con mayor selectividad, estabilidad metabólica y eficacia que el THC, así como el desarrollo de antagonistas que ya han encontrado aplicación farmacéutica. El hallazgo de antagonistas endógenos en estos receptores, los endocannabinoides, abrió nuevas posibilidades terapéuticas a través de la modulación de la actividad de los receptores de cannabinoides dirigiéndose a los mecanismos bioquímicos que controlan los niveles de tejido endocannabinoide.
Durante las dos últimas décadas esta opción farmacológica ha ido viendo la luz paulatinamente, aunque siempre rodeada de una fuerte polémica poco racional desde el plano científico, y que ha llevado a su uso de manera ilegal para tratar el dolor en millones de personas, generando un “mercado ilegal no recreativo” a causa de una incomprensión institucional de sus beneficios terapéuticos u otras razones incomodas de plantear públicamente.
Existen asimismo informes que muestran que los cannabinoides no poseen efectos tóxicos generalizados; es más, en algunos casos se ha descrito que los cannabinoides podrían proteger a las neuronas frente al daño producido por agentes oxidantes, isquemia y ciertos neurotóxicos.
El problema del uso de los cannabinoides en medicina está principalmente dificultado por sus efectos psicoactivos, entre los que se incluyen los de tipo afectivo (euforia), somático (somnolencia, descoordinación motora), sensorial (alteraciones en la percepción temporal y espacial, desorientación) y cognitivo (lapsos de memoria, confusión). Sin embargo lo chocante es que estos mismos efectos secundarios están dentro de los márgenes aceptados para otros medicamentos, y además pueden tener en casos concretos un efecto positivo: relajación, conciliación del sueño o buen humor, aumentando la calidad de vida del paciente y reduciendo la probabilidad de cuadros depresivos. Los efectos además tienden a desaparecer tras su administración prolongada a causa de la tolerancia, aunque está claro que al menos para determinados pacientes y patologías sería aconsejable diseñar cannabinoides que carecieran de las acciones psicotrópicas, lo cual no solo beneficiaría a estos pacientes, si no que facilitaría acabar con el recelo a su administración. Puesto que los efectos dependen de los receptores CB1 del cerebro, la opción más lógica sería evitar la activación de estos receptores con compuestos que se unan selectivamente al receptor CB2, compuestos que no atraviesen la barrera hematoencefálica y por tanto no alcancen el cerebro, vías de administración local y controlada fuera del cerebro, y dosis o ciclos de tratamiento que optimicen los beneficios terapéuticos y minimicen los efectos secundarios.
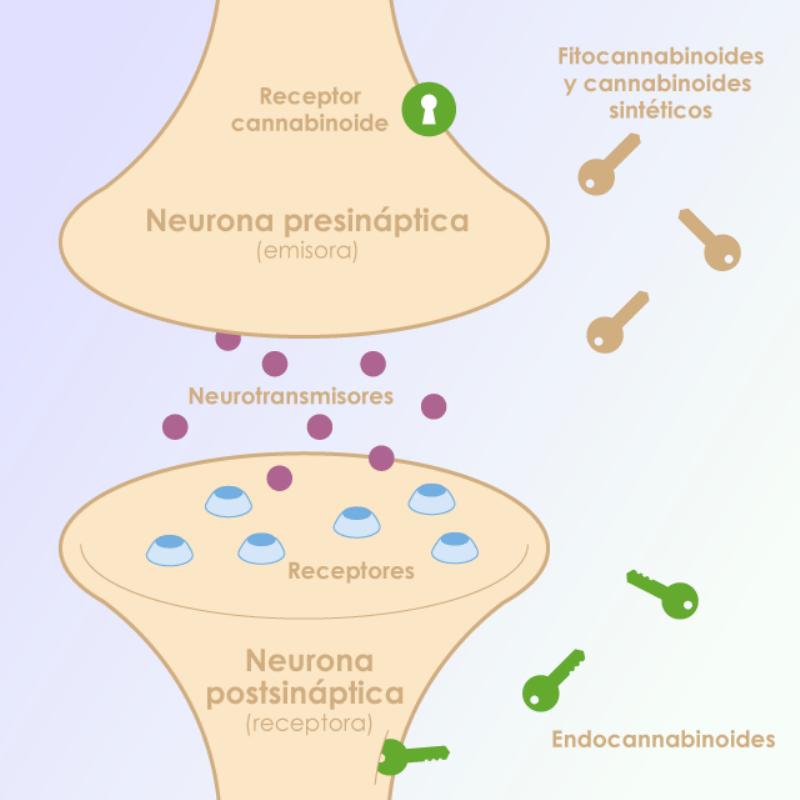
Sistema endocannabinoide. -Fundación Canna
Los cannabinoides, ¿Una nueva estrategia para el tratamiento del dolor? Para responder a esta pregunta es importante dejar claro que no hablamos del uso discrecional de la marihuana, si no de la prescripción terapéutica de los cannabinoides, responsables de las propiedades de la marihuana, término (cannabinoide) que además engloba muchos más tipos de moléculas que las presentes exclusivamente en la Cannabis sativa. Podemos decir pues que tras su estudio en las últimas décadas, el sistema cannabinoide endógeno es citado por investigadores como constituyente de un “nuevo sistema de comunicación y regulación celular”, pudiendo decirse que el sistema endocannabinoide desempeña un papel modulador en diferentes procesos fisiológicos cerebrales, aunque también en el sistema inmune y cardiovascular, y de forma menos clara, a nivel del metabolismo energético y endocrino. En el cerebro, los endocannabinoides participarían en la regulación de la actividad motora del aprendizaje y la memoria, aunque este punto excede los límites de este reportaje, centrado en el dolor neuropático. El cáncer y los cannabinoides, primer acercamiento histórico contemporáneo. En relación al dolor asociado al Cáncer, la Organización Mundial de la Salud (OMS) estableció oficialmente una escalera terapéutica para el tratamiento del dolor, que se suele aplicar a rajatabla, en la cual los opioides constituyen la principal opción para el tratamiento del dolor moderado a severo. Las terapias complementarias aprobadas pueden incluir antiinflamatorios no esteroideos (AINEs), corticosteroides, anticonvulsivantes y antidepresivos. Pero un porcentaje de estos pacientes, entre el 10% y el 20%, es conocido que siguen experimentando dolor significativo a pesar del adecuado tratamiento.
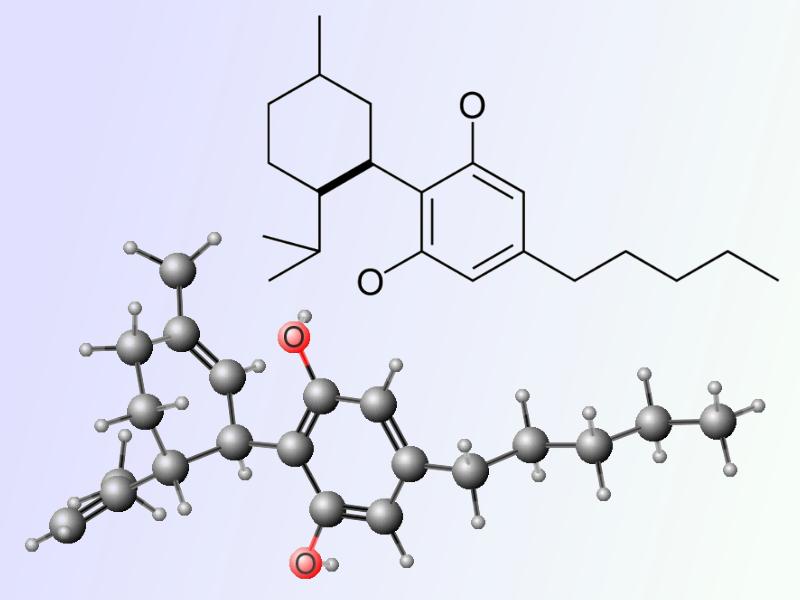
Estructura del CBD
La pura necesidad de encontrar soluciones terapéuticas a un gran número de pacientes carentes de la posibilidad de un abordaje exitoso forzó el estudio en profundidad con procedimientos científicos de una sustancia sobradamente conocida históricamente, que ha llevado a una evidencia científica indiscutible: numerosos estudios indican que los cannabinoides; nabilona, THC o CBD (Cannabidiol) han mostrado ser beneficiosos en el tratamiento del dolor crónico en otras enfermedades. Estudios que comparan los cannabinoides (nabilona) con dihidrocodeína o amitriptilina no mostraron diferencias entre ellos, demostrando todas las dosis de THC efecto analgésico. Además, el efecto analgésico de dicha sustancia es comparable al obtenido con la codeína. El nabiximols (de nombre comercial: Sativex, preparado farmacéutico cuyos principios activos son tetrahidrocannabinol y cannabidiol) ha mostrado beneficios en las pruebas para el tratamiento del dolor en pacientes con esclerosis múltiple y eventos adversos leves a corto. El uso de cannabinoides en pruebas clínicas ha permitido reducir la dosis de opioides, como así también suspender otros esquemas terapéuticos adyuvantes como AINES, antidepresivos tricíclicos, dexametasona u ondansetrón, evidenciando de esta manera el rol de los cannabinoides como tratamiento adyuvante para el dolor. Con respecto a los efectos a largo plazo, principalmente observados con los productos que contienen THC, se han descrito trastornos del espectro psicótico y síntomas maníacos, pero que no superan estadísticamente ni en las variaciones más pesimistas los resultados en los fármacos habitualmente empleados y que ya ha provocado que los cannabinoides sean considerados como una opción terapéutica adyuvante en el tratamiento del dolor crónico y legal en zonas de Estados Unidos y otros países.
Aún con todo es importante recordar antes de continuar que aunque la mayoría de los eventos adversos son leves, como mareos y aturdimiento, se relatan algunos graves, como intentos de suicidio, paranoia y agitación. Con respecto a los efectos a largo plazo, se encuentra una asociación entre el consumo de THC y el desarrollo de trastornos psiquiátricos (síntomas psicóticos, síntomas maníacos).
THC y dolor neuropático La mayor parte de los estudios coinciden en que mejoran el dolor neuropático utilizando como medida de resultado una reducción del dolor de un 30%. Los estudios que compararon nabilona con dihidrocodeína no encontraron diferencias clínicamente significativas (Tsang et al, 2016). Para el THC vaporizado, (Desphande et al, 2015) se ha informado un NNT (número necesario a tratar) de 3,2 para dosis bajas de THC (0 a 1,29%) y NNT 2,9 para dosis medias de THC (3,53%). El tamaño del efecto fue 0,6 (Ellis et al, 2009), lo que significa un efecto moderado. Sin embargo, otro estudio, (Andreae et al, 2015) informó que el cannabis inhalado resultaba en una reducción del dolor neuropático crónico a corto plazo en 1 de cada 5-6 pacientes tratados. Pero se reitera en las distintas revisiones la superioridad de los cannabinoides en comparación con el placebo, aunque tampoco parece que se encontraron diferencias en las puntuaciones de calidad de vida en dicho estudio (Whiting et al, 2015). Además los resultados revelaron una tendencia significativa hacia el aumento del alivio del dolor con dosis crecientes de THC (valor de p <0,001), reportándose un mayor alivio del dolor cuando se administraron dosis altas de THC (15 y 20 mg). En los ensayos todas las dosis de THC y codeína tenían claramente un efecto analgésico en comparación con el placebo. 10 mg de THC y 60 mg de codeína proporcionaron resultados comparables en la reducción y alivio del dolor, continuando la escala progresiva, 20 mg de THC y 120 mg codeína también produjeron resultados paralelos. (Tateo et al, 2017) Ventajas de los cannabinoides sobre los opioides Insistimos, durante las dos últimas décadas (L.M. Torres (2013), Katona/Freund (2012), Mackie K. (2005), Walker-Huang (2002) Fernandez-Ruiz (2002), Hampson-Deadwyler (1999) ), se han aplicado rigurosos métodos científicos para determinar los efectos de los cannabinoides en la neurotransmisión nociceptiva. Se ha observado que los cannabinoides disminuyen notablemente la señalización en vías neuronales específicas que transmiten mensajes sobre el dolor, debido a la actuación supresora sobre las neuronas nociceptivas espinales y talámicas, e independientemente de cualquier acción en el sistema motor o las neuronas sensoriales que transmiten mensajes relacionados con la estimulación no nociceptiva. Igualmente se han identificado sitios espinales, supraespinales y periféricos de analgesia cannabinoide. Un gran punto de inflexión fue el descubrimiento de los endocannabinoides, que planteó la cuestión de su papel natural en el dolor. Las múltiples líneas de evidencia indican que los endocannabinoides sirven naturalmente para suprimir el dolor. Si bien ahora está claro que los cannabinoides suprimen la neurotransmisión nociceptiva, se necesita más trabajo para establecer su utilidad en otros tipos de dolor y su potencial terapéutico en futuras investigaciones aunque las pocas experiencias con dolor neuropático indican igualmente su beneficio, pese a que los datos de eficacia del cannabis y los cannabinoides son escasos, empiezan a acumularse pruebas clínicas que sugieren que los cannabinoides (THC-CBD) podrían ser eficaces en el tratamiento del dolor neuropático (Durán-Capellá (2004-2005), Mechoulam-Parker (2012)), su consumo por muchos pacientes dentro y fuera de la legalidad para usos terapéuticos podrían avalar estos planteamientos, pero aún cuando tuvieran una efectividad media o escasa es imperativo resolver el problema del uso legal y plantear los tabús sociales y legales que favorecen el tráfico ilegal de estas sustancias con fines terapéuticos. Resumiendo, podríamos decir que sus ventajas son:
Las nuevas tecnologías han abierto nuevas posibilidades de tratamiento. Las formulaciones de liberación sostenida. La paralela evolución de los dispositivos de infusión continua), mejoraron notablemente el balance beneficio-riesgo.
Se debe ser muy prudente a la hora de considerar tomar complementos adquiridos por Internet sin los adecuados controles sanitarios - VaporVanity
El factor climático ¿Porqué hay una ausencia de estudios concluyentes?
La evidencia de que existe un predominio en los cambios atmosféricos y de temperatura como uno de los factores principales que desencadenan una respuesta de dolor es casi total en todo tipo de pacientes sin problemas psicológicos, igual que en pacientes que si los presentan. Muchos de ellos llegan incluso a definirse como “centrales meteorológicas” y ni siquiera la evidencia científica niega esta relación, pero “sí” la incidencia mayoritaria sobre otros factores, en especial los de carácter psicológico y social. Pero sorprendentemente no existe (al menos que hayamos podido localizar) un solo estudio concluyente a gran escala que relacione las cifras del dolor neuropático asociados con el cambio de presión, temperatura, humedad, calidad del sueño y trabajo de rehabilitación –mucho menos el efecto de los fármacos anteriormente mencionados y su efecto beneficioso en tales casos- o que analice la relación en múltiples patologías con la totalidad de pacientes con y sin agravantes psicológicos de estrés, depresión, alteraciones del sueño u otros. ¿Cómo puede suceder algo semejante? Como consecuencia de esto, agravado por la ausencia de una asistencia individualizada de calidad causada por recortes en el sistema sanitario, resulta la excusa para simplificar las estrategias de tratamiento de un modo combinado a una simplicidad en el campo farmacológico, donde muchos pacientes denuncian que se parte de planteamientos basados en abusar de los antidepresivos o analgésicos, con una gran profusión de los opiáceos y otros fármacos citados. Las cifras arrojan un gasto millonario en ciertos medicamentos asociados a este espectro y el resultado a largo plazo es la aparición de dependencias, depresión o daño orgánico por el abuso de medicación basada en “sedar al paciente” sin comprender exactamente los mecanismos involucrados ni el origen de parte del dolor neuropático que es tratado habitualmente sin comprobar la eficacia, sobre todo en los fármacos GABA. Así pues, el factor climático implícito en muchísimos casos de administración de fármacos no está convenientemente estudiado, no se comprende exactamente la vinculación, ni mucho menos se administran o calculan las dosis atendiendo a estos cambios, aunque en los últimos 20 años una serie de estudios han contribuido a arrojar luz sobre el problema, mientras que otros, por diversas razones pareciese más bien que hubiesen enturbiado la búsqueda de conclusiones.
Kazuhito Kimoto y la presión atmosférica
Entre todos ellos y para disponer de un punto de referencia concluyente deberemos centrarnos primero en un interesante momento histórico poco conocido: Hablamos del año 2015, cuando alcanzaron relevancia pública los estudios realizados durante años por el doctor Kazuhito Kimoto, de la Universidad Médica Dokkyo de Japón. Estaba intrigado por la posible relación entre la presión atmosférica y la migraña, así que pidió a 28 pacientes que llevaran un diario de su dolencia durante un año. A continuación comparó el contenido de estos diarios con los datos de las estaciones meteorológicas cercanas a los pacientes, comprobando que con frecuencia los episodios de dolor coincidían con la bajada de la presión atmosférica. A raíz de este resultado, único hasta la fecha pese a ser algo más que conocido en la práctica, el equipo de Kimoto llevó a cabo un segundo estudio que confirmó sus conclusiones. Además en el segundo estudió se corroboró una información de la que presumiblemente ya disponían hacia tiempo las empresas farmacéuticas: la venta de analgésicos aumentaba cuando los valores del barómetro se desplomaban. Una de las razones en la que se pensó desde un primer momento podría ser que las bajas presiones interrumpe el sistema vesicular, la cavidad en nuestra cabeza que nos ayuda a mantener el equilibrio, provocando mareos y eventualmente, migraña. Al mencionar esto, rápidamente acude a la mente el efecto Foehn, algo sobradamente conocido por los montañistas que se produce cuando una masa de aire entra en contacto con una cadena montañosa. Cuando ascendemos por una montaña el aire se enfría y el vapor de agua se condensa provocando precipitaciones, lo que origina que al descender por la otra cara se convierta en un aire seco que aumenta la presión atmosférica y la temperatura. Todos los profesionales coinciden en que este cambio brusco afecta de manera negativa a la salud, no sólo provocando dolores de cabeza, sino también aumentando la fatiga y el estrés psíquico. Pero muchas veces se ha asociado este efecto de manera errónea para justificar una falsa relación neuropática, pues si bien los efectos están reconocidos, mezclar ambas de manera simplista no sería una aproximación adecuada. La relevancia real de los largos estudios del doctor Kimoto radicaba en vincular con un procedimiento estadístico verificable y un protocolo de obtención de la información difícil de contradecir unos resultados que mostraban claramente el aumento del dolor en los cambios climáticos y un aumento paralelo verificable del consumo de analgésicos. Por desgracia, durante décadas otros múltiples estudios han confirmado y contradicho los resultados de este doctor pese a la evidencia, posiblemente apoyados en una metodología de estudios errónea e información insuficiente como finalmente parecía demostrar Anupam B Jena, Ruth L Newhouse y cols. (2017) en un gran estudio a escala nacional realizado en Estados Unidos y que analizamos en el anexo sobre clima y neuropatía: estudios contradictorios.
Recapitulación
Tras una ardua investigación y revisión documental en los últimos 6 meses, las conclusiones sobre los actuales tratamientos nos dejan un desalentador sabor agridulce, a nivel farmacológico, sorprende el desmesurado efecto negativo de los neurolépticos, el tramadol u otros opioides, con resultados que no impiden una administración masiva. Los profesionales públicos y centros especializados sufren recortes continuos, a nivel público la asistencia especializada o rehabilitadora es exigua lo que obliga a grandes desembolsos por parte de los pacientes de manera privada. Esto, en gran parte de la población sin medios económicos se traduce en un empeoramiento de la calidad de vida y una sobre medicación epiléptica u opioide en muchos casos, única alternativa pública posible. Pese a las evidencias de los graves problemas en la calidad del sueño en pacientes con tetraplejia y la necesidad de investigar los mejores procedimientos para la administración de melatonina en personas sin segregación adicional nocturna, no hemos tenido constancia alguna de información al paciente sobre esta relación causa/efecto o protocolo para el uso terapéutico a nivel estatal por parte de la sanidad pública (por lo que se deduce que habrá quedado a la discreción de un número limitado de profesionales a cuenta y riesgo en este sector). Los pacientes apenas reciben información sobre la melatonina y su relación con los problemas del sueño, y no solo en personas con tetraplejia sino en todo tipo de pacientes con dolor neuropático. Lo mismo ocurre con el THC o la nabilona, tratada solo en última instancia y de manera muy excepcional, incluso cuando el uso de antiepilépticos, AINES, INSR, opiáceos, etc. se ha demostrado completamente inútil. No se está abordando una realidad escalofriante: miles de pacientes están adquiriendo una pasmosa dependencia de los fármacos que se emplean actualmente, suponiendo un problema claro de drogodependencias con consecuencias anímicas, sociales y económicas impredecible. Con todo, los problemas de dolor y baja calidad del sueño suelen a empeorar con el paso del tiempo sin que se consideren vías alternativas o se promuevan nuevas investigaciones a sabiendas de que entre un 10-20% de pacientes hablan claramente de esta ausencia de efectos positivos.
También ha sorprendido la casi nula investigación neurológica al respecto en España, también en vías alternativas a las habituales, por ejemplo las asociadas a la rehabilitación y la neuroplasticidad, como sería el caso de la realidad virtual, sin proyectos de gran envergadura exceptuando contadas investigaciones.
Pese a las evidencias, a causa de la polémica sobre su uso recreativo, el empleo terapéutico de cannabinoides para el tratamiento del dolor (incluido el neuropático) se desprecia, obstaculizando las investigaciones biomédicas e ignorando sus posibles beneficios en el campo de la salud. Sin embargo, esto no parece afectar a otros fármacos comúnmente prescritos cuyos efectos secundarios se han comprobado totalmente que son iguales o peores al THC, como por ejemplo los comportamientos de dependencia, depresión o suicido que acompaña a la pregabalina en casos documentados reincidentemente. Aunque es evidente que los actuales tratamientos y protocolos no pueden ser sustituidos, se impone un esfuerzo por investigar más en profundidad:
Todos estos puntos son casi siempre obviados en favor de una sobre medicación inhibidora, que resulta fácil de recetar basándose en el uso del paciente a modo “prueba y error” pero que conduce en millones de casos a dependencias, deterioro de la salud y un aumento constante de las dosis a causa de la tolerancia a los fármacos. La realidad es que el coste farmacológico es multimillonario, al igual que el tratamiento de las consecuencias y el gasto social derivado. Pero aún contando con la evidencia del incontrolable gasto sanitario y social, unido al deterioro de la calidad de vida del paciente y su entorno familiar, incomprensiblemente no se abordan las que parecen las soluciones más lógicas.
En los próximos meses continuaremos analizando el marco actual para ofrecer en la segunda parte una visión complementaria de lo expuesto, incluyendo las nuevas vías terapéuticas, tanto farmacológicas como otro tipo de abordajes o los últimos descubrimientos sobre neuroplasticidad y el funcionamiento del sistema nervioso asociado al dolor neuropático.
A Melania Rojas, por exprimir cada momento bueno de la vida
y a Dani Medina, siempre con una gran sonrisa por delante.
En este enlace puedes acceder al anexo sobre estudios acerca del clima y el dolor neuropático así como a la bibliografía y la literatura recomenda
Autor: JF Alonso (Inflexion Point)
Temas relacionados: Divulgación científica, Biomedicina, Medicina, Inflexion Point
41 Comentarios
Noelia
15/6/2019 15:56:51
Gran artículo, cada una de las personas que padecen dolor, son unos luchadores y admirables, por su capacidad de abrazar a la vida cada día ,aunque sus circunstancias no sean fáciles
Responder
15/6/2019 18:44:27
Gracias Noelia, si cierto son unos luchadores increíbles!
Responder
María Espinosa
15/6/2019 16:49:52
¡Que barbaridad! Un post impresionante, esta es la verdad que nos negamos a aceptar. Drogamos a nuestros familiares más de lo necesario, porque así no molestan, pero los estamos matando lentamente.Los médicos de cabecera saben que es más fácil tener contento a los responsables que al paciente: menos pruebas, gasto, responsabilidades y quejas. Gracias por explicarlo tan a las claras.
Responder
15/6/2019 18:29:16
Hola Maria, ciertamente es un tema delicado, pero las cifras de consumo de fármacos, la conclusión de muchos especialistas y la propia experiencia al consultar a personas con lesión medular me ha llevado a estas conclusiones, no puedo afirmar con rotundidad que sea algo generalizado, pero la última palabra siempre es la vuestra.
Responder
Marta Cohen
15/6/2019 18:04:58
Hacía tiempo que no leía tanto de un tirón y le felicito muy a mi pesar porque tiene toda la razón, soy parapléjica desde los 28 años a causa de un accidente de auto, conozoco perfectamente todos los medicamentos que describe.
Responder
15/6/2019 18:42:07
Hola Marta! Me he quedado muy impresionado con lo que comentas, me entristece confirmar una vez más mis conclusiones pero realmente te agradezco que lo escribas aquí. Verás, 15 años tratada con estas sustancia es mucho tiempo, la tolerancia y la dependencia deben ser ya muy altas en ti. Debes exigir con firmeza a tus especialistas que ajusten tu medicación e intenten cualquier camino con evidencia científica, es su responsabilidad. Otra cosa muy importante, tu NO eres una drogadicta, solo una persona a la que han prescrito muchas sustancias adictivas y que no han solucionado tu dolor de momento, nada más. Bastante tienes ya. Es una responsabilidad de tus médicos buscar vías para que mejores, ten mucho ánimo y exígeles que estudien mejor tu caso. Jamás te aconsejaré ni a ti ni a nadie tomar sustancias ilegales o sin control facultativo, eso es peligroso! Debes pedirles a tus médicos que se esfuercen en buscar esos caminos alternativos y adecuados para ti (melatonina si no puedes dormir o lo que juzguen necesario, pero dedicándote el tiempo y esfuerzo que haga falta) y desde luego no te dejes embaucar por curanderos, vendedores desalmados que querrán cobrarte por milagros y falsos investigadores con nombres pomposos. Puedes mejorar con ciencia, medicina y respeto hacía ti por parte de quien te trate.Nada Más. Mucho ánimo Marta
Responder
Serafín
15/6/2019 19:03:08
Tras la rotura de la cadera, 6 meses después de la operación mi madre seguía con fuertes dolores y sin poder dormir, y tomó de casi de todo cuándo le recetaron Lyrica y al principio mejoró pero pasados cuatro meses mi madre comenzó a tener ideas suicidas, depresión y agresividad, el dolor aumento a medida que cada vez más parecia una loca.
Responder
Inflexion Point
15/6/2019 21:55:24
Siento mucho lo ocurrido Serafín, los casos de suicidó están documentados y reconocidos, así como otras alteraciones del carácter, si bien he de confesar que el caso de su madre es uno de los pocos de los que he tenido comunicación directa con alguien. Lo siento mucho de verdad. Mucho ánimo y suerte, espero que su situación mejore.
Responder
Mito Guerrera
15/6/2019 19:07:11
Enhorabuena por el titánico artículo! es una auténtica guía para entender qué es el dolor neuropático y por qué nos hace la vida tan dura a muchas personas. Me encantaría que no solo los afectados leyéramos esto y que lo hicieran muchos responsables de Unidades del Dolor que solo saben administrar fármacos potentes y no miran otras opciones terapéuticas. Yo sufro de dolor crónico y como no puedo tomar opiáceos en estas unidades dicen que no me pueden tratar porque es el camino fácil para ellos, pero no el único. Muchas gracias!
Responder
15/6/2019 21:37:05
Muchas gracias a tí. Al menos espero que se provoque una reflexión profunda sobre la sobremedicación en detrimento de otras terapias con evidencia científica y más inversiones en atender a los pacientes e investigación.
Responder
Carlos C.L.
15/6/2019 20:17:52
Señor Alonso, le felicito por publicar un trabajo tan extenso al respecto, y pese a estar deacuerdo en varios puntos (especialmente la ausencia de diferencias entre la pregabalina y la gabapentina) su aparición supuso un paso adelante revolucionario, puede que su empleo le parezca exagerado pero frente a los antiguos tratamientos era un paso de gigante, en décadas de experiencia apenas he visto consecuencias adversas más allá de ciertos problemas adictivos comunes a la naturaleza de.estas sustancias, pero pedir un tratamiento individual en las actuales condiciones de precariedad y falta de medios resulta infantil (y le ruego me disculpe) sus ventajas superan de lejos a cualquier otro fármaco en muchas patologias.
Responder
Miriam
15/6/2019 21:15:46
Diga usted mejor que es más barato recetar Pregabalina y Gabapentina cuando le viene alguien con dolor neuropático y mil cosas más porque me pregunto yo más bien que efecto secundario no tienen estas dos variantes de lo mismo. El artículo insinúa una realidad que no le gusta: más dinero en investigación para averiguar los mecanismos del dolor y más dinero en averiguar totalmente la patología del paciente. Pero no, yo te receto Pregabalina y ya no apareces por aquí en un mes o tres, de regalo tramadol y si te sigues quejando siempre puedo tirar de fentanilo para quemarte el cerebro. No me fastidie por favor, la Lyrica es un negocio puro y duro, ahorra mucho dinero y tiempo, saben que empeoramos a la larga, porque llevo 10 años enganchada y ya no me creo que sirva para nada.
Responder
Belén
16/6/2019 00:05:58
Buenas noches, como paciente, lesionada medular y consumidora de Neurontín y Lyrica por más de doce años, he de contradecir de manera rotunda sus palabras acerca de que estos medicamentos están exentos de efectos secundarios. Decir que estos fármacos son una revolución es una falsedad y una forma de ignorar las dolencias en un porcentaje muy alto de pacientes que a pesar de consumir estos medicamentos sumamente agresivos, siguen padeciendo intensos dolores neuropáticos que hacen imposible que tengan un día de descanso. Creo que le falta información por lo menos sobre a lo que respecta a lesiones medulares o no haría esa afirmación teniendo en su consulta a casi todos sus pacientes aquejados por dolor agudo, se lo aseguro.
Responder
Belén
16/6/2019 00:18:45
Y por favor, creo que este comentario creo que está totalmente fuera de lugar "Los derivados cannabioides es lo mismo, con un agravante serio porque la mayor parte de nosotros somos conscientes:que se solicitan con objetivos puramente recreativos" piense en las personas con cancer que lo consumen porque no les queda otra.
Responder
16/6/2019 12:58:14
Gracias por su detallada contestación, he leído atentamente su comentario y permítame discrepar: antes de nada decirle que me limito a exponer conclusiones de múltiples investigaciones, profesionales sanitarios o pacientes, limitando mi opinión a intentar extraer conclusiones basadas en la evidencia científica.
Responder
16/6/2019 13:30:27
Continuo en respuesta a D. Carlos C.L:... La sobremedicación y negar que ciertos compuestos son válidos para tratar el dolor neuropático como los cannabinoides, acusando a los pacientes de emplearlos para usos recreativos, es una antigua excusa que se desmonta por ejemplo en la densa literatura que a lo largo de los años ha ideo nutriendo las sentencias y las leyes en múltiples legislaciones que regulan su uso hace ya tiempo para mitigar los efectos del cáncer, la quimioterapia y poco a poco otras enfermedades a raíz del hallazgo de antagonistas endógenos en estos receptores y su investigación con evidencias en los consecutivos ensayos clínicos.
Responder
Carlos C.L.
16/6/2019 17:56:33
Apreciado Sr Alonso no voy a entrar en un debate sensacionalista que podría provocar una alarma injustificada, en España los lesionados medulares son extensamente informados de las peculiaridades de su patología y no existen reclamaciones al respecto, tampoco se pervierten los protocolos Internacionales o los consejos de la IASP y de la SEO.
Responder
Ciudadano Enfurecido
16/6/2019 19:27:25
¿Habla de la honestidad de unas empresas que pactan el precio de los medicamentos? ¿Por eso en Canadá podemos comprar a 90 $ fármacos que aquí cuestan 300$? Ahora me quedo más tranquilo amigo.
Mito Guerrera
16/6/2019 20:52:30
Estimado señor, analizando sus críticas desde el punto de vista como paciente que me toca y sin querer entrar en muchas polémicas ya que no conozco su trabajo, si me gustaría hacer una observación sobre como habla su discurso sobre lo que piensa de aquellos a los que trata. Decir que la persona que esmeradamente ha hecho un gran trabajo de investigación totalmente documentada se ha dejado llevar por la "observación incorrecta de algunos pacientes dados a la exageración causada fruto de un sufrimiento" no hace más que hacerme pensar que su carencia de empatía tiene que tener bastante disgustados a aquellas personas que le confían su salud. El dolor crónico para los que lo sufrimos no es algo que viene y va, está constantemente en cada segundo de nuestras vidas y lejos de menguar aumenta dependiendo de algunos factores. Cuando nos ponemos en manos de personas como usted buscamos que se esfuercen en encontrar lo que origina nuestros problemas y por desgracia lo que solemos encontrar son sanitarios que quieren matar moscas a cañonazos y quitarnos del medio. Pues no señor, lo correcto es encontrar a la mosca y saber que es lo que altera. Usted alude al alto coste que supondría la medicina personalizada (encontrar a la mosca), cosa en la que no estoy de acuerdo, pues eliminar la cronicidad de una sintomatología incurriría en un efecto macroeconómico donde montones de medicamentos que solo se usan porque aparentemente no hay otra cosa desaparecerían. Pero claro, eso no interesa para nada a las farmacéuticas ni a los profesionales que se acomodan en sus consultas y piensan que los pacientes exageramos al relatar ciertos síntomas. Piense en esta reflexión y espero que no se sienta atacado, solo soy una paciente que espera que algún día la humanidad en el sistema sanitario sea más relevante que los costes económicos.
Inflexion Point
17/6/2019 22:27:02
Por favor apreciado Carlos no mate al mensajero!!! Este reportaje se limita a exponer estudios con evidencia científica y exponer información contrastada y publicada en otros medios de publicación de prestigio, además de incluir una lista más que extensa de.bibliografía y documentación de consulta (un trabajo muy arduo y realmente poco común en los medios generalistas o de divulgación científica con objeto de entretener al público medio). Si algo no se busca en este publicación es el sensacionalismo o vender ningún producto o servicio ( y menos nada.relacionado con las pseudociencias, las cuales constantemente condenamos, incitando a la educación, la formación, el.escepticismo y la reflexión como armas básicas para mejorar como personas y la sociedad)
Responder
Juan M. Lopez
18/6/2019 20:50:12
Lo que usted dice es rotundamente falso, durante los quince años que mi padre estuvo en una silla de ruedas nadie, y le repito, nadie le mencionó nada acerca de esta interrupción en la segregación de Melatonina desde el hospital de parapléjicos de Toledo al hospital Puerta del Hierro, nadie absolutamente nadie consiguió que mi padre pudiera dormir con sus recetas. Le dieron miles y miles de euros en los medicamentos que mencionan aquí y .muchos otras, pero mi padre, un señor de más de 60 que no había probado ni un porro en toda su vida sólo conseguía relajarse y dormir marihuana y después aceites que le conseguía, eso yo lo he tenido que vivir. Ustedes saben que los lesionados medulares consumen THC, Maria y otros derivados parecidos, no me sea hipócrita por favor, que vergüenza debería darle hablar de mi padre como un subnormal que pedía un porro para colocarse. Mi padre se pasó lo que le quedó de vida medio idota por culpa de la honestidad de la industria farmacéutica. Otro día si quiere le hablo de sustancias recreativas como el fentanilo, legal y revendido como droga. Usted insulta su memoria.
Responder
15/6/2019 22:48:30
Todavía no me puedo creer que añguoen haya puesto blanco sobre negro un verdad tan sangrante que yo sospechaba ( a causa del exceso de medicación yo mismo he necesitado 3 horas para leer el artículo) luchar para que me quiten el dolor y no acabar como un zombie es mi guerra del día a día, peleo incluso contra mi propia famila. Hace 4 años perdí una pierna en un accidente de moto y me quedé con una lesión parcial en D1-D2 que me ha robado casi toda la movilidad pero desde entonces mi tormento es otro, yo no diferencio la noche del día si no me pongo "ciego" y me paso el día embotado.
Responder
Mila Lopez
16/6/2019 01:48:27
Yo he pensado justo lo mismo, ¿Esa información no debería distribuirse? ¿Si soy paciemte con una tetraplejia me deberían controlar la melatonina? hace años que no duermo 7 horas seguidas desde el accidente y estoy cansado de tomar diazepan, lorazepan, orfidal, aloperidol, lyrica, neurontin y demás porquerias que no me ayudan apenas. Ahora leo esto y nadie me mentó la melatonina ¿Por qué?
Responder
Inflexion Point
17/6/2019 21:37:31
Completamente deacuerdo Mila!!! Fue lo primero que pensé, por eso es tan importante hablar sobre ello y por esa razón lo publiqué
Inflexion Point
17/6/2019 21:35:59
Hola Javier, siento mucho escuchar lo que comentas y espero que puedas mejorar tu estado, pero un pequeño apunte, el estudio es una investigación de las muchas que se realizan, como cualquier cuestión asociada a la Ciencia es susceptible de corrección o mejora, aunque existen evidencias más que razonables de la asociación. Mi consejo es siempre el mismo consulta: con un especialista médico competente o de cabecera de tu confianza y probada reputación que pueda aconsejarte al respecto y confirmar el estudio (no debes confiar en lo que yo diga, sino consultar con especialistas y verificar el estudio por ejemplo, el cual es público y presente en un una publicación científica, como todos los que cito. Una vez más confirmas el grave problema del sueño, por favor pide soluciones alternativas dentro de la evidencia científica que no dañen tu salud. Mucho ánimo Javier, tienes opciones!
Responder
15/6/2019 23:54:26
Bravo IP cada vez te adentras más en los secretos del dolor y los compartes con todos, de toda la serie que has publicado este es el mejor, pero intenta tardar un poco menos la próxima vez que te haces de rogar
Responder
15/6/2019 23:58:06
holaaa Pili! Como tarde un poco menos me da un infarto jajaja. No en serio, muchas gracias pero para hacerlos bien no puedo prodigarme mucho, hay que prepararlos bien. Un abrazote xiqueta!
Responder
Ramontxu C
16/6/2019 11:36:01
Gracias Inflexion, me ha costado pero lo he terminado porque llevo años diciendo lo mismo, engo una lesion altura c2c3 y el dlor me aumenta con el frio y se tiene que saber como prque no lo invento, nos pasa a todos , tampoco dormimos bien y no tenia ni puta idea de que afecta al ganlio cervical o a mi ciclo de dormir por eso, creía que la melatonina eran pastillas de nutricion para homeopatas. Nadie me ha dicho nada y no veo más investigaciones de lesiones medulares y melatonina en goole , que pasa?
Responder
Inflexion Point
17/6/2019 21:45:01
Hola Ramontxu, no se que decirte... Ya ves que es una sorpresa común entre los lectores y afectados. Existe una fuerte controversia respecto al uso y efectividad de la melatonina, además de negociantes aprovechados que meten la palabra "melatonina" en botes de complementos vitamínicos de dudoso resultado y cosas así , pero existen fármacos al respecto, pero claro, lo primero es que consultes con tu médico y le preguntes al respecto para que el se informe y te informe de como puedes acceder a un tratamiento con garantías de seguridad sanitaria y efectivo.
Responder
Nacho Motorizado
16/6/2019 14:31:07
Me da igual lo que digan lo estudios y los médicos cuando cambia el tiempo me arden los piernas y el estómago, son miles de chincheta clavándose a la vez yo no me lo invento solo me calma el aceite de CBD porque la marihuana me mareaba, soy un drogadicto por culpa del neurontin y la lyrica de los médicos, yo no soy adicto a la marihuana pero si quito tramadol o lyrica me muero.
Responder
Inflexion Point
17/6/2019 21:51:20
Hola Nacho, siento escuchar de nuevo las conocidas quejas sobre los innumerables efectos secundarios de los fármacos empleados habitualmente. Muchos pacientes con dolor neuropático usan compuestos cannabinoides por su efectividad, es una pena que a estas alturas no se regule y se estudie más al respecto de unas sustancias relativamente baratas y seguras si existiera un riguroso control de los supervisores sanitarios con una legislación más adecuada y voluntad por investigar. Tu lo has dicho habla con tu médico,no confíes en lo que digo, sólo te informo... Es tu misión informarte más y consultar con profesionales de la sanidad. Un abrazo Nacho
Responder
Maria
16/6/2019 15:42:55
Enhorabuena estupendo artículo, un googolplex de gracias por tomarse la molestia en extenderse tanto, adjuntar una bibliografía y no tomarnos por ignorantes que no podemos leer más de dos minutos (sí, he leído su post en Facebook al respecto ji,ji,jiy tuve curiosidad es precioso, triste y sarcástico a la vez). Le ruego nunca deje de seguir este estilo a contracorriente hasta que los demás cambien de pura vergüenza.
Responder
Inflexion Point
17/6/2019 21:52:29
Muchas gracias Maria. Ja,ja,ja no es para tanto mujer, sólo soy un tonto a contra corriente. Un fuerte abrazo
Responder
Jenny
17/6/2019 12:45:06
Gracias por la información, tremendo post, nunca se acababa, así da gusto informarse. Tengo una lesión parcial C3 a raíz de una poliomielitis hace más de 20 años. Desde la enfermedad ya nunca he dormido 7 horas seguidas al día ,tras quedar casi inmovilizada comencé a sentir un insoportable quemazón en cuerpo y extremidades, que sólo me quitaba parcialmente toda esa porqueria, pero ya no era yo. Seguía sin dormir hasta que mi padre me consiguió THC, el CBD me ayuda pero menos mas suave Ya no quiero Lamotrigina Lyrica ni nada de eso, perdí la memoria completamente, me quedaba en blanco y me asustaba, 5 años tardé en desengancharme . ¡Autoricen la marihuana ya! No puedo permitirme arriesgar la salud con lo que me venden en la calle! Es lo único que me ayuda a dormir y voy a preguntar a mi médico si puedo tomar melatonina, nunca me la mencionó. Sigan así, es precioso lo que hacen.
Responder
Inflexion Point
17/6/2019 21:57:56
Hola Jenny, me.alegra que puedas mantener el dolor a raya desenganchada, gracias por explicar lo sucedido. Tienes razón en exigir que se haga un esfuerzo legal por regular ciertas sustancias para uso sanitario y tienes todo mi apoyo. Por otro lado haces exactamente lo correcto: consulta con tu médico para que estudie la opción de la melanina...mi consejo siempre es el mismo: TODO BAJO SUPERVISIÓN Y PRESCRIPCIÓN MÉDICA.
Responder
Jose
18/6/2019 19:38:28
Soy uno de los muchos pacientes viviendo ese infierno,despues de casi 8 años con mis dolores,no veo solucion a corto ni a largo plazo.
Responder
25/10/2020 13:28:24
Hola Jose, comprendo tu desaliento, pero SI hay solución si se busca, a veces lo tenemos casi todo en contra. PERO NO ESTÁS SOLO. MUCHO ÁNIMO
Responder
MaliQC
28/6/2019 13:15:16
Precioso trabajo, gracias por cuestionar aunque sea una gota en el oceno la grn carga de drogas a la que nos someten, también pienso que lo hacen para tenernos sedados por comodidad como en los antiguos psiquiátricos a los enfermos mentales pra tenrlos callados.
Responder
25/10/2020 13:30:33
Hola MaliQC. Por desgracia me temo que en algunos caso es así y tienes toda la razón del mundo, hay que acabar con ese sector de la sanidad que solo por el dinero y carece de la ética y deontología que juró defender. Muchísimo ánimo
Responder
Noeves
5/9/2020 09:28:52
Hola, muy interesante el debate. He encontrado está página buscando información sobre la enfermedad que sufre mi marido, actualmente está tetraplejico, con respirador y dolores constantes debido a una polineuropatia del paciente crítico, causado por el Covid-19.
Responder
25/10/2020 13:44:41
En estos momentos no conozco NINGÚN estudio científico que ratifique la eficacia clínica de una pomada de Cannabis, así que no puedo verificar su opinión o verificar que lo que dice es real y no un mensaje encubierto de una empresa que vende pomadas de Cannabis, (y lo quiero dejar claro!) pero con ello (no se enfade, por favor que no voy por ahí), también quiero dejar claro una gran reflexión que usted hace y estoy de acuerdo: que el cannabis no es solo una droga recreativa que se "fuma" y me gusta mucho su reflexión! por ejemplo el derivado que mejores resultados ha obtenido en pruebas clínicas y que comento en mi texto, el CBD (no se "fuma") ni tiene efectos alucinójenos, así que ya es hora de dejar claro que sus derivados no son drogas recreativas y se deben investigar porque a algunos pacientes, como en su caso, pueden ser una opción viable si SE INVESTIGA MAS, PERO SOLO SI HAY INVESTIGACIÓN DE POR MEDIO Y REGULACION SANITARIA PARA GARANTIZAR LA SEGURIDAD DEL PACIENTE ya que hay muchos productos "milagro" aprovechando las desgracias de las personas y los efectos positivos encontrados en el cannabis y sus derivados
Responder
Deja una respuesta. |