TECNOLOGÍA Y CIENCIA |
|
Neuroestimulación y dolor crónico. Cuando el cerebro pierde el control de las alarmas - 2da Parte12/5/2018
A estas alturas del siglo XXI todavía una pequeña parte de la comunidad médica, política y legal tiene cierto desconocimiento o problemas para comprender el grave problema vital, social o laboral que supone para muchos pacientes la cronificación del dolor.
La investigación médica en este campo no ha cesado y se han realizado numerosos avances a nivel científico con investigaciones sobresalientes que explican cómo los mecanismos de nuestra biología llevan al cerebro a malinterpretar las señales de alarma, nuevos procedimientos, fármacos y avanzados dispositivos para proceder al “bloqueo” de dicho dolor así como la elaboración de protocolos para poder discernir el dolor “objetivo” y la probabilidad de éxito de un paciente en concreto a la hora de ser candidato viable a estos avanzados dispositivos.
Desgraciadamente algunos profesionales o responsables de juzgar estos niveles de dolor, la incapacidad que produce en muchos pacientes o su sufrimiento real malinterpretan la información, bien sea por falta de medios, ausencia de una formación continua o presión burocrática entre otros, ya hemos hablado de esto muchas veces así que hoy no insistiremos demasiado, si no que una vez que ya vimos los principios del “hardware” en el anterior reportaje, vamos a analizar el “software” cuando falla y porqué, como nos afecta, algunas enfermedades donde “dolor” se escribe con mayúsculas. Una vez más insisto, puede que en algunos momentos el texto pueda parecer demasiado técnico y emplee una terminología un tanto difícil de entender o reconocer, a los menos iniciados rogamos paciencia, vamos a intentar explicar al máximo todo lo que resulte un poco extraño, pero es importante para que este texto resulte útil tanto para quien desee saber más por el mero placer intelectual como para quienes por desgracia padecen algún problema en este aspecto y necesitan textos que les ayuden a informarse para disponer de una herramienta más para enfrentar su problema. Por supuesto si eres un profesional de la medicina o has tenido la desgracia de padecer en persona el dolor crónico y consideras que deberíamos realizar alguna corrección o ampliación no dudes en comunicárnoslo, nada nos es más placentero que tener a los técnicos hasta las 3 de la mañana sin pegar ojo realizando correcciones ;-) Lo más importante de este texto es que pueda ser una herramienta útil que sirva de ayuda por su rigor, por encima del puro entretenimiento y ocio. Transmitiendo el dolor al cerebro, el complejo circuito de “ida y vuelta” ¿Para qué puede ser necesario algo tan desagradable como el dolor? Pues desde un sentido evolutivo, el dolor es extremadamente útil, nos guste o no, cuando cumple correctamente su función principal de alertarnos del daño que se está produciendo en alguna parte del cuerpo, como pudiera ser un corte, una quemadura en la piel o una infección resulta totalmente indispensable.
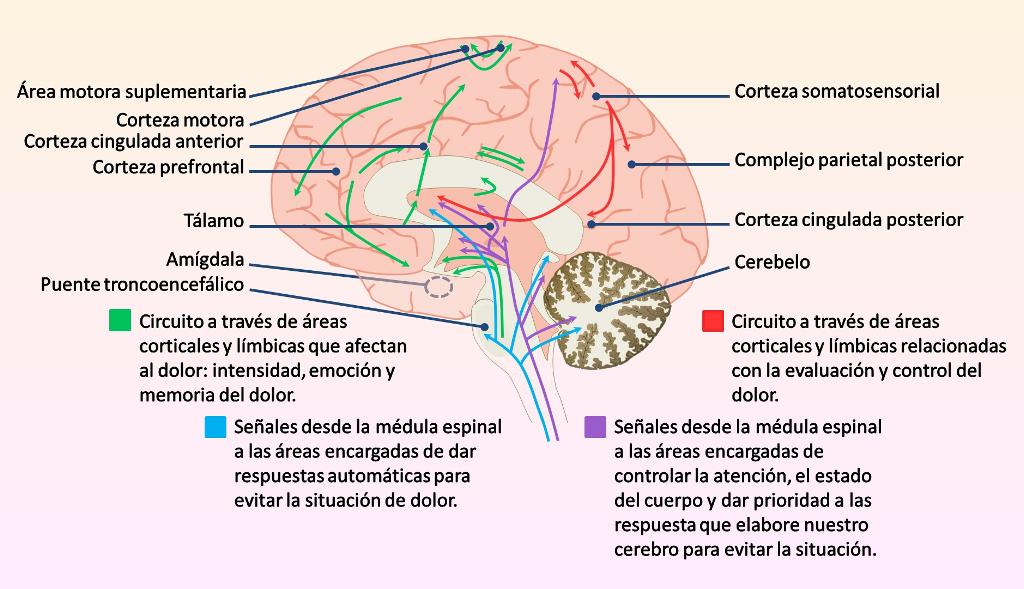
Áreas involucradas en la experimentación del dolor. “El cerebro”. Rita Carter, editorial Cosar
Como ya expliqué en la primera entrega, este dolor será parte de toda una serie de acontecimientos desencadenados de inmediato para intentar abortarlo y por supuesto evitar el daño. Así por ejemplo, al sentir el calor de la llama de un fogón, si por error acercamos la mano mientras estamos cocinando, la apartaremos de una forma refleja inmediatamente, no solo sentiremos una sensación inmediata de calor. Además de provocar una respuesta inmediata, el dolor también desencadena el inicio de conductas conscientes que lo mitigan. Tras sufrir un tropiezo, un golpe o por ejemplo una caída que doble excesivamente un tobillo y provoque un esguince, todos rápidamente sabemos que lo mejor es reposar, “pararnos“ ya que nuestro cerebro nos empuja a quedarnos quietos. Aunque pueda resultar en un principio contradictorio, vivir sin dolor es peligroso, sentirlo nos obliga a abandonar actitudes de riesgo y evitar que el problema aumente, provocando lesiones más graves. Así queramos o no, el dolor es útil: nos alerta del daño que se está produciendo en alguna parte del cuerpo. Como ya se explicó en el anterior reportaje, el daño de los tejidos activa unos sensores moleculares especializados, situados de forma estratégica en terminaciones nerviosas microscópicas que recubren toda la piel y nuestra maquinaria interna. Estos sensores discriminan, es decir separan entre las señales débiles, inocuas, como pueda ser una caricia y las señales que informan de un daño, como recibir un puñetazo. Una vez activados, los sensores del dolor generan señales eléctricas que se propagan rápidamente a lo largo de nervios formados por miles de finas fibras nerviosas, hasta llegar por fin a la médula espinal donde se conectan con otras neuronas, (en principio será una “conexión aferente” o sea una canalización con dirección del cuerpo al cerebro) pero a partir de aquí todo se complica muchísimo, la señal que percibimos se reparte hacia muchas áreas del cerebro, donde se procesa la información y se evalúa la mejor respuesta ante el suceso ocurrido, (recordemos la sopa inflamatoria, los mecanismos ultrarrápidos de protección: los reflejos o los mecanismos de analgesia endógenos).
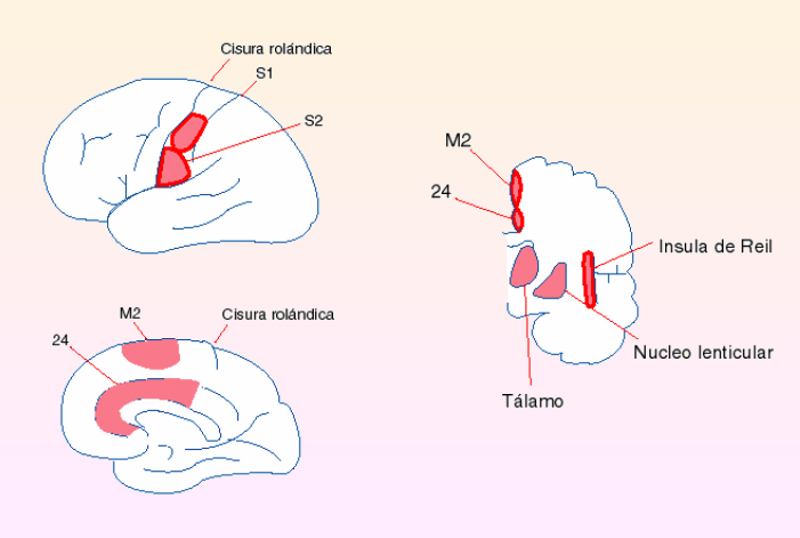
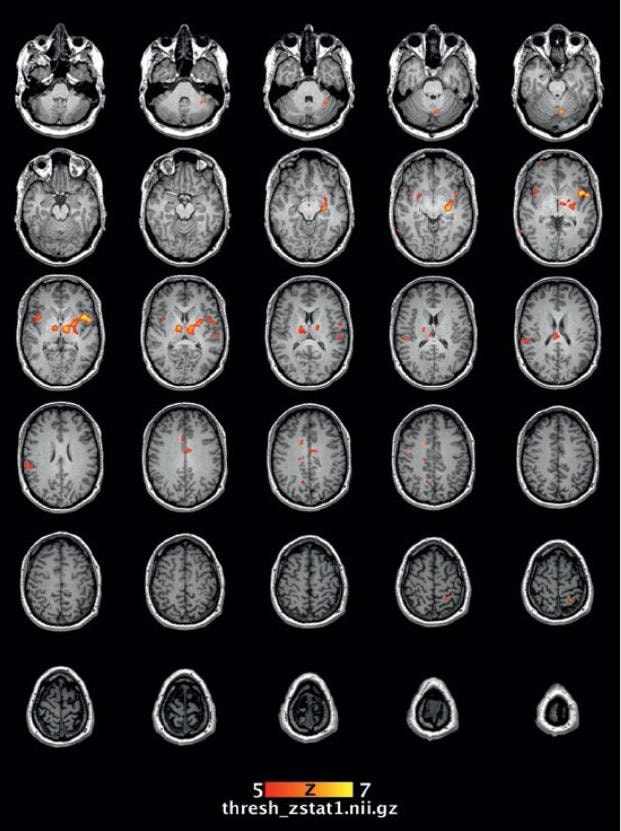
En la imagen podemos observar en rojo las regiones del cerebro humano donde aumenta el flujo sanguíneo cuando se aplica un estímulo doloroso. Grunenthal
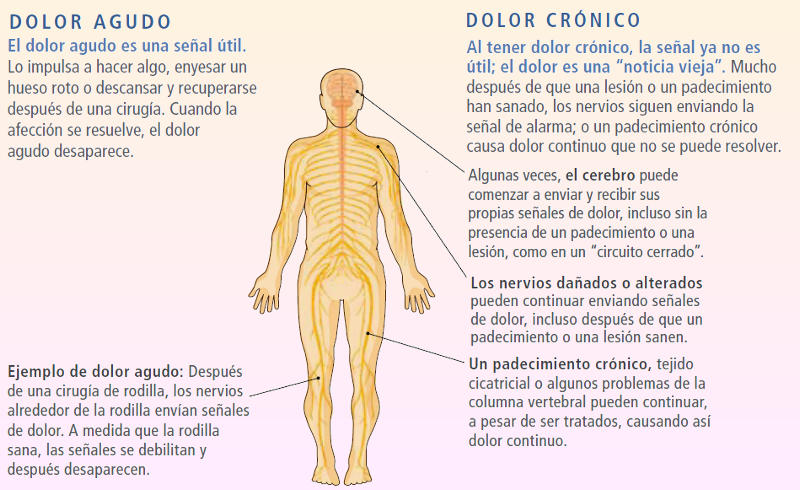
Con el avance de la tecnología y las modernas técnicas de imagen, como la resonancia magnética funcional, podemos cartografiar las áreas cerebrales que se activan durante el dolor. Pudiendo constatar que en la percepción y evaluación del dolor participan muchas zonas del cerebro, incluso incluyendo áreas estrechamente relacionadas con las emociones que explica el componente subjetivo asociado al dolor. Mientras que el dolor agudo y momentáneo es claramente útil cuando sufrimos un accidente o una agresión externa, la situación cambia completamente e incluso se invierte cuando se prolonga en el tiempo, como ocurre en la artritis, una fractura (como fue el caso de Sergio, razón de iniciar este reportaje), durante una hernia discal o muchas otras razones. Este dolor continuo puede producir modificaciones permanentes en los circuitos cerebrales que lo gestionan. Nuestro cerebro queda atrapado en una especie de maligno círculo patológico, donde los estímulos dolorosos generan de forma recurrente una sensación aumentada de dolor, que puede llegar a hacerse insoportable. Este dolor crónico carece de utilidad, es completamente aberrante y debe ser estudiado y tratado para intentar romper el círculo vicioso que lo amplifica. Por último en este punto recordemos que el dolor puede clasificarse según el mecanismo fisiopatológico separándose en 5 tipos:
El dolor visceral se debe a la distensión de un órgano hueco; suele ser mal localizado, profundo, constrictivo y en forma de calambres. Se relaciona con sensaciones autónomas, inclusonáuseas, vómitos y diaforesis. Puede acompañarse también de dolor reflejo. El dolor neuropático se origina como consecuencia de una lesión o irritación neural. Persiste mucho después de desaparecer el hecho que lo originó. Es un dolor quemante o penetrante. Los estímulos inocuos se perciben como dolorosos (alodinia). Y por último el dolor “psicógeno” (o mejor sine materia):se considera que existe cuando no se puede identificar un mecanismo nociceptivo o neuropático. Realidad médica versus realidad económica Durante mucho tiempo, excepto casos muy concretos, donde se aceptaban estas “respuestas equivocadas del sistema” como en el caso del “dolor del miembro fantasma” existía un gran desconocimiento respecto de los procesos y causas que desencadenaban este dolor aberrante, incluso un escepticismo causado por el desconocimiento de parte de la comunidad médica, que desafortunadamente todavía no ha sido del todo erradicado. Por supuesto puede existir una pequeña porción de individuos, (que pueden fingir un proceso de dolor insoportable e incapacitante por razones ilícitas, principalmente el cobro de seguros y causas económicas similares) pero es realmente ínfimo frente al número de casos reales, además la medicina moderna cuenta con sobrados protocolos y procedimientos para poder identificar los fraudes frente a los casos reales, aunque desgraciadamente la decisión final para ayudar a estos pacientes muchas veces queda en manos de personas ajenas al campo de la medicina o la rama de esta disciplina especializada en el diagnóstico y tratamiento del dolor lo cual es un error terrible que ocasiona auténticas tragedias en algunos casos.
Diferencias entre Dolor Crónico y Dolor agudo Todo dolor es real. Aunque las señales de dolor ya no son útiles, eso no significa que el dolor sea imaginario. El dolor crónico es común. El número aproximado de estadounidenses que tienen que vivir con dolor crónico se estima superior a los 50-60 millones como mínimo EEUU emplea más de cien mil millones de dólares cada año para aliviar el dolor, si se añade el costo por falta de asistencia al trabajo a causa del dolor, la cuenta total asciende a entre 560 y 635 mil millones de dólares cada año.
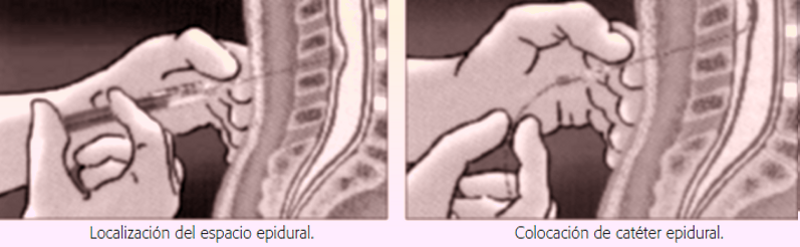
En Europa esa cifra asciende al menos a los 80 millones de personas, es posible que alcance incluso a uno de cada 5 europeos. Los estudios demuestran que el número de personas que viven con dolor crónico es cinco veces mayor al de personas por ejemplo con diabetes (una de las afecciones médicas más comunes), estimándose en Europa que el gasto consecuente de este problema ronda el 3% del P.I.B. total europeo, una cifra realmente astronómica, difícil de obviar, pero curiosamente, pocas veces se presenta con la misma relevancia que otras mostradas habitualmente mucho menos significativas, ni suele ser una cifra de debate político o electoral. Img & ref. Intermountain Healthcare En muchos casos la falta de reconocimiento de este dolor crónico e injustificado a causa de un mal funcionamiento de nuestro sistema neurológico no es comprendido adecuadamente, pero estos casos no son debidos a fraudes por parte del paciente, si no en muchos casos a la precaria situación económica de muchos sistemas sanitarios y asistenciales, la falta de medios y recursos para atender la formación continuada de los especialistas médicos o la realización de las pruebas oportunas que permitan diagnosticar el problema de una manera eficaz. Aunque no es la materia de este reportaje es importante resaltar este detalle de antemano una vez más, para poder comprender y abarcar en su conjunto la problemática del dolor crónico, pues por ejemplo el Síndrome Doloroso Regional Complejo ( SDRC, también conocido como Sudeck) o la Fibromialgia son enfermedades completamente reales, complejas e incapacitantes que afectan a un número elevadísimo de pacientes que en la actualidad no tienen los cuidados y reconocimiento que se merece, pese a las claras evidencias del serio problema que supone desde un punto de vista tanto médico como social. La larga lista de herramientas para “bloquear” el dolor Para aliviar el dolor, los médicos disponen de muchas herramientas farmacológicas o tecnológicas, no es el objetivo de este trabajo enumerarlas todas pero podemos realizar un rápido repaso, podríamos comenzar por los anestésicos, que administrados localmente bloquean la transmisión de los impulsos eléctricos, de manera que la información dolorosa no alcance nuestro cerebro. Un ejemplo claro y típico de esta modalidad es la anestesia epidural, utilizada para controlar el dolor durante el parto.
J.M. Muñoz
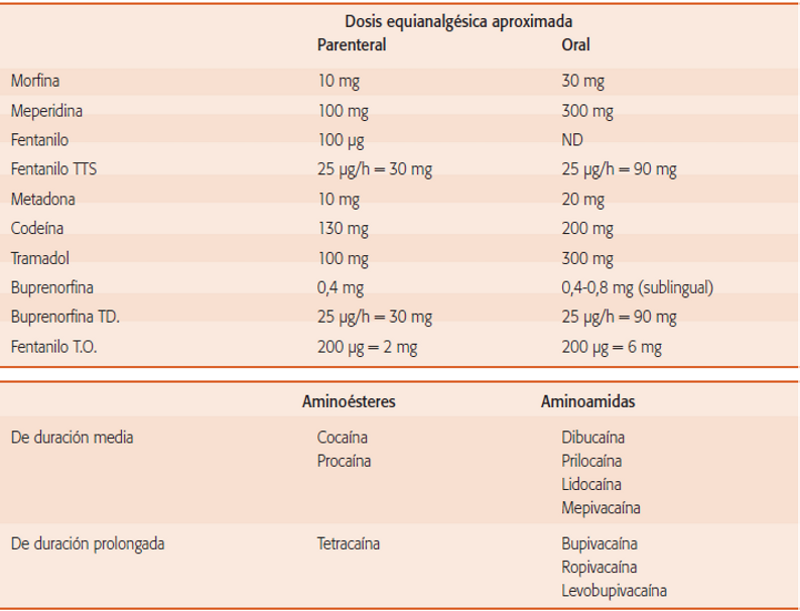
Con el objeto de inhibir la inflamación un factor notablemente potenciador del dolor sustancias como el ibuprofeno, la cortisona, la aspirina o el paracetamol son empleados en una primera línea para aliviarlo. Por otro lado tenemos la morfina y sus derivados sintéticos, como el caso del popular fentanilo, que se unen a receptores neuronales, bloqueando la transmisión de los impulsos dolorosos. Habitualmente son fármacos tremendamente eficaces, aunque deben utilizarse bajo la estricta supervisión de especialistas debido a sus efectos secundarios nocivos y su potencial adictivo que puede llegar a consecuencias realmente trágicas. Veamos pues unas nociones básicas:
Escala terapéutica de la OMS para el dolor postoperatorio, donde se muestra la estrategia terapéutica en escalones. Dependiendo de la intensidad del dolor y de la respuesta al tratamiento, se pasa de un peldaño a otro. Luego tendríamos los analgésicos / fármacos adyuvantes, es decir cuando se administran potencian la acción de cualquier analgésico en asociación: Antidepresivos, Anticonvulsivantes, Corticoides, Antiespasmódicos, Miorrelajantes y Tranquilizantes. J.M. Muñoz
Siguiendo con el ejemplo de las herramientas empleadas en el dolor post-operatorio (significativo por su confluencia agudo /crónico pues el dolor agudo postoperatorio generalmente responde a las características del dolor nociceptivo somático, pero frecuentemente presenta también elementos de dolor neuropático) los fármacos analgésicos habitualmente usados pueden agruparse por su mecanismo de acción, ruta de administración, su eficacia o la duración de su acción.
Por un lado tenemos los antiinflamatorios no esteroideos (AINE) Hay una gran variedad: ketorolaco, dexketoprofeno, etc.. luego tenemos el metamizol o el paracetamol ( que no se les clasifica en el grupo de los AINE pues, aunque produce unainhibición de la ciclooxigenasa, su efecto antiinflamatorio es escaso. Continuaríamos con los opiáceos: que pueden ser administrados por diferentes vías: Intravenosa, intramuscular, subcutánea, transdérmica o epidural. Y luego tendríamos los anestésico locales, los cuales pueden utilizarse soloso combinados para el tratamiento del dolor agudo. Estos fármacos actúan bloqueando el canaldel sodio e impidiendo la transmisión del potencialde acción a lo largo de los nervios sensitivos. Este bloqueo de la conducción es particularmente eficaz para el dolor periférico bien localizado; su mayor limitación es la corta duración de su acción cuando se administra una dosis única. Desde el punto de vista farmacológico, los anestésicos locales se pueden clasificar en ésteres y amidas (corresponden a la tabla inferior) y las vías de administración son también variadas: Analgesia tópica, infiltración de la herida quirúrgica, bloqueos nerviosos periféricos, bloqueo de plexos nerviosos, analgesia intra y epidural u otras vías. J.M Muñoz
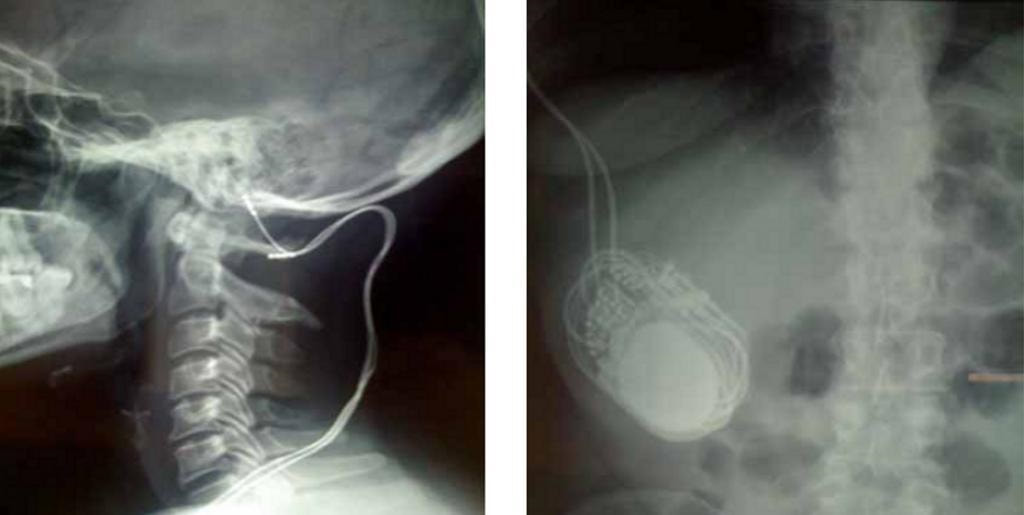
En la imágenes podemos ver un dispositivo neuroestimulador ya implantado (imagen de la derecha) así como los dos cables que ascienden con los electrodos dispuestos ya para la realización del bloqueo (izquierda) .Esther Calbo
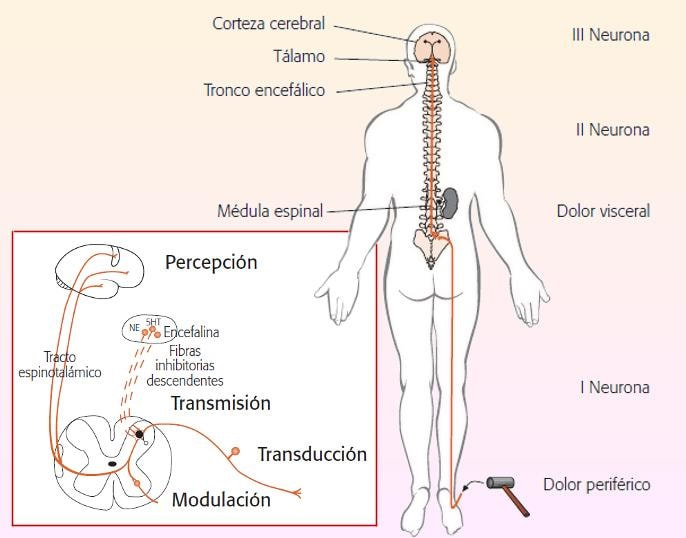
¡Sorpresa! El proceso de “bloquear” el dolor no es tan sencillo Aunque finalmente la información alcanza el cerebro y la sensación de dolor es percibida como tal, ya hemos explicado que las células nerviosas que la producen no se alojan allí, sino que se encuentran revistiendo la médula espinal, donde recogen la información sensorial procedente de todo el organismo. Resumiendo de un modo muy general y recordando el anterior reportaje podríamos decir que el circuito del dolor consta de tres etapas. Las neuronas del ganglio de la raíz dorsal (GRD), constituyen la primera etapa y se ubican en el espacio que queda entre cada vértebra de la columna vertebral, cada neurona del GRD proyecta dos finos axones: uno dirigido hacia el exterior para inspeccionar una pequeña región del organismo, ya que se reparten está misión entre todas las neuronas encargadas de esta función y el otro hacia la médula espinal, donde contacta con otras neuronas que transmitirán impulsos, siendo ésta la segunda etapa del circuito del dolor. Estas células de la médula espinal transmisoras del dolor transfieren los mensajes desde las neuronas del ganglio de la raíz dorsal (GRD) hasta la tercera etapa, el tronco encefálico, y luego, hasta la corteza cerebral. Así que como ya hemos comentado cuando se usan las herramientas adecuadas podemos provocar la interrupción del flujo de información en cualquier punto de las tres etapas del circuito del dolor, suavizando por tanto el dolor agudo. Esta es justamente la base del funcionamiento de determinados anestésicos como ya he dicho. Otros ejemplos que podría mencionar son por ejemplo, los anestésicos locales, como la novocaína o la procaína dos anestésicos derivados de la cocaína, empleados por los dentistas para las intervenciones dentales, tales como una endodoncia o una extracción sin causarnos dolor.
Organización general de los centros nerviosos con el sistema descendente inhibidor del dolor en color azul y su relación con el sistema ascendente de transmisión nociceptiva en color rojo. Grunenthal
Estos anestésicos locales insensibilizan los extremos de los axones en la región cercana a la inyección, evitando así que las células emitan impulsos eléctricos. Por otro lado, tendríamos un bloqueo en la segunda etapa, un “bloqueo medular”, como por ejemplo el que suele utilizarse para erradicar el dolor durante el parto, deteniendo los impulsos del dolor del circuito nervioso, en el punto por donde las ramas de axones de las células del ganglio de la raíz dorsal (GRD) se adentran en la médula espinal para encontrarse con las neuronas medulares. Cuando se realiza un bloqueo de este tipo la madre deja de percibir dolor pero sigue estando completamente consciente participando y colaborando en la experiencia del parto, pero sin laos posibles efectos adversos de un dolor agudo. Por último quedaría una tercera etapa que no es difícil de adivinar: el cerebro. Así que ya hemos dejado claro si queremos bloquear la sensación de dolor, podemos actuar sobre tres puntos: Primero, el lugar exacto donde se produce la lesión, a través del bloqueo de los receptores del dolor presentes en la piel. Segundo, la médula espinal mediante el bloqueo de una señal dolorosa proveniente de un nervio periférico, evitando inclusive que el mismo continúe su trayecto y alcance el cerebro. Tercero, el propio cerebro, impidiendo que el mismo reconozca las señales dolorosas que llegan a él. Estas tres formas de actuar sobre el dolor son los mecanismos básicos de anestesia local, anestesia regional y anestesia general, respectivamente Hasta aquí todo perfecto, pero desgraciadamente existen muchos tipos de dolor y por ejemplo, normalmente los analgésicos no funcionan de una manera eficaz para controlar el dolor neuropático, un dolor que se torna persistente tras una lesión provocada en algún nervio.
J. M. Muñoz
Las causas que pueden provocar un daño son variadas: herida, infecciones virales de los nervios, lesiones nerviosas causadas por intervenciones quirúrgicas contra el cáncer, quimioterapia o deficiencias nutricionales, etc., así como las variantes en la que este se nos aparece: sensaciones desagradables como entumecimiento, ardor, picor, calor, frío o hinchazón. Las sucesivas investigaciones han comprobado que los anestésicos pueden fallar por múltiples razones, por ejemplo que una mayoría de los medicamentos de las primeras generaciones en su mayoría estaban dirigidos a las neuronas, siendo que la causa subyacente del dolor residiría en la disfunción de las células gliales, que se alojan en el cerebro y la médula espinal. ¡Vaya! Todavía no he hablado mucho de las células gliales, así que daremos una ojeada aclaratoria rápida: Es común creer que el tejido cerebral está compuesto única y exclusivamente de neuronas, pero en realidad, las neuronas no podrían existir sin las células gliales o neuroglias, un tipo de célula que le da soporte al sistema nervioso. La palabra glía proviene del griego y significa "unión" o hablando en plata "pegamento", haciendo referencia a la propiedad de estas células de mantener unidas a todas las neuronas. Curiosamente, la gente cree que el cerebro es una inmensa masa de neuronas, ¡pero no!, son mucho más numerosas que estas últimas, de hecho, se calcula que por cada neurona haya aproximadamente 10 neuroglias en nuestro cerebro. Pues bien, estas células son una especie de soporte donde van apoyadas las neuronas y se encargan de protegerlas, regular su funcionamiento, nutrirlas con oxígeno y otras sustancias, limpiar neuronas muertas, enfrentarse a los agentes patógenos o promover la comunicación eléctrica entre las sinapsis nerviosas, así que con los nuevos descubrimientos sobre el modo en que la glía puede desestabilizarse por sí misma o interrumpir la función de las neuronas se han encontrado nuevos caminos y planteamientos diferentes para comprender y tratar el dolor crónico. ¡El problema aún es más complejo! Los caminos se entrecruzan sin parar Desgraciadamente sigue extendido un planteamiento simplista y falso donde prevalece la idea de que el dolor se genera en los tejidos, se detecta en unos “receptores de dolor” y se transmite a través de unas vías de comunicación a través de unos determinados circuitos en los que son retocadas a nivel de los puntos de relevo, donde en la médula espinal estaría la primera zona de proceso y análisis de esas señales y que allí se abriría una puerta de entrada o no, como un mecanismo que permitiría o impediría el paso de la información hacía nuestro “super procesador” que sería el cerebro”.
Patrón de activación cerebral con estímulo nociceptivo. Resonancia magnética funcional con el registro de blood oxygen level-dependence (BOLD) en bloques de activación con estímulo de térmico de 50 grados centígrados en el antebrazo derecho, con activación de la corteza somatosensitiva e insular contralateral. Asimismo se evidencia una activación del tálamo ipsi y contralateral. Estudio realizado en resonador GE 3 Teslas, Clínica Alemana en colaboración con el Sr. Francisco Zamorano (Centro de Investigación en Complejidad Social, UDD. / Science Direct
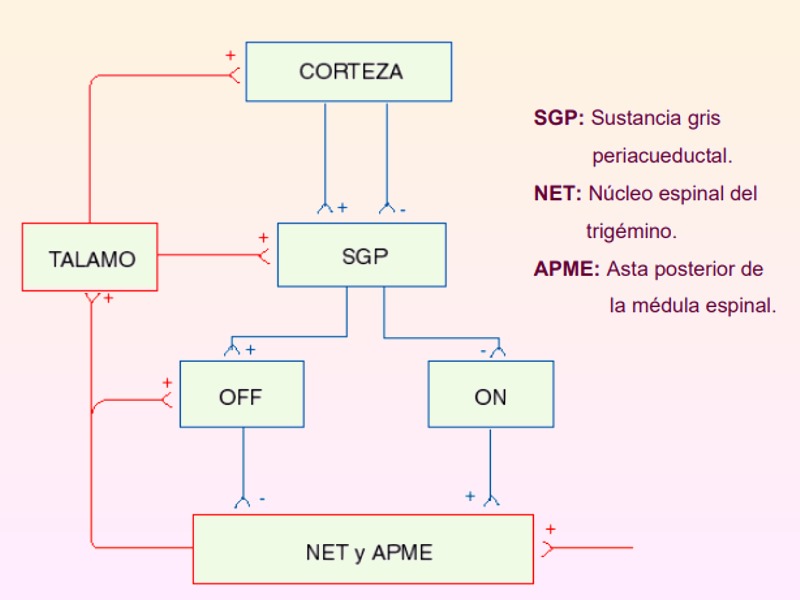
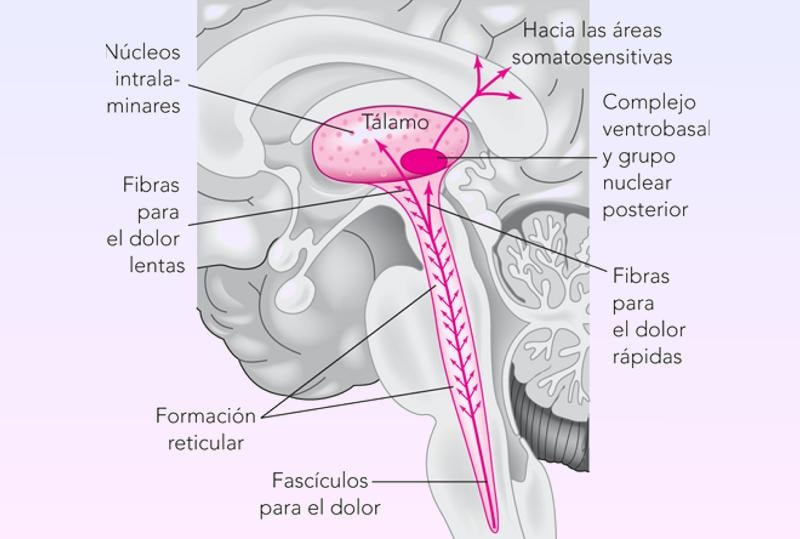
Muchas veces cuando buscamos por Internet nos lo explican así, de una manera tremendamente burda, por mucho que busquemos se nos bombardea con cantidades industriales de publicaciones copiadas unas de otras donde no se para de analizar el asta posterior de la médula y el complicado proceso de la transmisión de señal entre la “primera” neurona y la “segunda” como si todo se resolviera ahí. Luego da la sensación de que una vez finalizados los análisis de la frontera medular las señales de dolor de la primera neurona activan su correspondiente en la segunda neurona y así sucesivamente ya tienen vía libre para llegar a su destino en un “super procesador” con mecanismos sensoriales, emocionales o cognitivos donde se finalizará todo el proceso perceptivo del dolor para ser enviado a la conciencia, nuestra “unidad principal” ya con todo el trabajo terminado. Bueno, en realidad y para comenzar queda otra fase de relevo en el proceso de la señal, el tálamo, que se suele mencionar sin darle demasiada importancia. En dicho tálamo la información del dolor es procesada, pero normalmente no se suele hablar ni aclarar mucho sobre esta fase, sin más, se nos explica que la información llega aquí y luego continúa su camino al “super procesador” siguiendo con el símil informático que tanto nos gusta emplear. Pero el tálamo no es un circuito de paso, ni mucho menos, es en sí un complejo ordenador en el que se integra todo tipo de señales y lo cierto es que las señales sensoriales no alcanzan ni el 10% de la totalidad. A este porcentaje se suma un gigantesco flujo de información sobre decisiones, predicciones, evaluaciones, memoria o el impacto emocional. Es un procesamiento en todas direcciones, donde las señales se mueven de unas zonas a otras, vienen y van de un lado a otro de este circuito según sus características. Es una gran autopista con muchas vías pero con un nodo confluyente, la información que siempre va “corriendo” de una zona de la corteza cerebral en dirección a otra vecina, siempre pasará primero por el tálamo. Así que cuando hablamos de las conexiones córtico-corticales, probablemente sería más apropiado hablar de conexiones córtico-tálamo-corticales ya que no decisión tomada en ningún centro de proceso que no atraviese el tálamo. Nada es unidireccional, cada vez somos más conscientes de que en el Sistema Nervioso todo circula de un lado para otro en un modo bidireccional. La tan repetida conexión tejidos y médula espinal no es realmente tan simple, debemos hablar de conexiones múltiples de “ida y vuelta” tejidos-médula-tejidos. Así pues, también la conexión entre médula y troncoencéfalo es realmente una conexión “médula- troncoencéfalo- médula”.
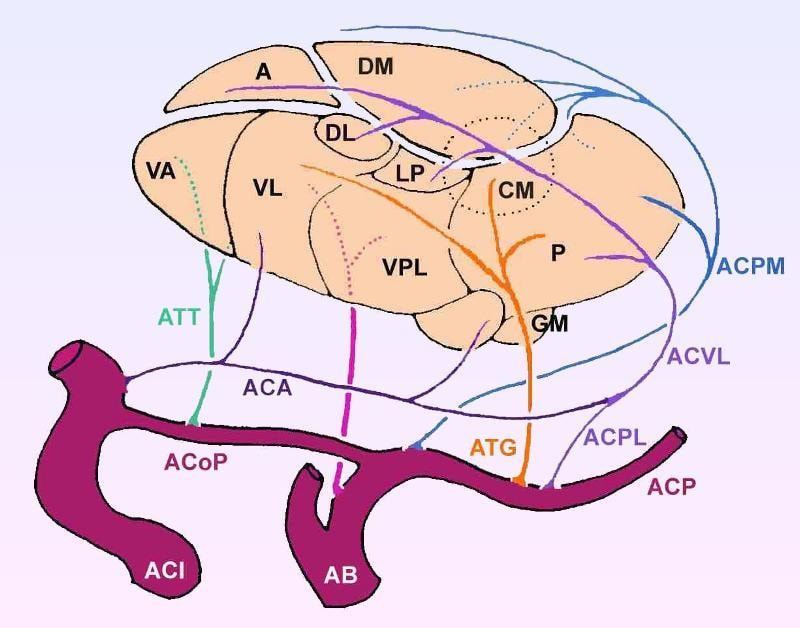
El tálamo es una suma de múltiples núcleos que lo constituyen. A núcleo anterior, AB arteria basilar, ACA arteria coroidea anterior, ACI arteria carótida interna, AcoP arteria comunicante posterior, ACP arteria cerebral posterior, ACPL arteria coroidea póstero lateral, ACPM arteria coroidea póstero medial, ACVL arteria coroidal ventrículo lateral, ATG arteria talamogeniculada, ATT arteria tálamo tuberal, CM núcleo centromedial, DL núcleo dorsal lateral, DM núcleo dorsomedial, GM cuerpo geniculado medial, LP núcleo lateral posterior, P pulvinar, VA núcleo ventral anterior, VL núcleo ventral lateral, VPL núcleo ventral postero lateral. (Modificado del esquema de Human Neuroanatomy, Carpenter M.) HPC
Todas estas conexiones son también talámicas, es decir, tejidos-médula-tálamo-médula-tejidos y médula-troncoencéfalo-tálamo-médula. Así que estamos hablando de una complejidad tremenda, donde separar con simplismo las vías aferentes/ eferentes no tienen ningún sentido, a medida estudiamos el circuito más a fondo, más se complica, la información viaja desde el tálamo de un lado a otro sin parar, para llegar finalmente a la consciencia. Este complejo procesador córticotalámico propone opciones, también las selecciona, otras veces las impone, a veces la consciencia decide, otras no acepta las ofertas, regatea, tiene preferencias…. Tengámoslo claro, el dolor, como cualquier otra percepción, es una información que sale procesada de la zona córtico-talámica. Pero la conciencia tomará luego decisiones sobre la información procesada. Toda la información descrita en la primera parte de este reportaje es básica, importante y necesaria, al igual que los miles de trabajos donde se analizan los receptores de membrana, los noniceptores, receptores de señal, procesamiento en asta posterior, pero desafortunadamente se suele “olvidar” u obviar el circuito córtico-talámico.
Abel Archundia García / McGraw-Hill
Como si existiera una linealidad similar a un antiguo y sencillo programa en lenguaje Basic, donde la información seguía un camino recto sencillo y procesado siguiendo simples condicionamientos que el procesador trataba unidireccionalmente para ofrecernos un resultado. Pero el proceso cerebral es en ese aspecto es muy distinto yo puedo romperme un dedo y mis respuestas al dolor y el tratamiento seguirán vías y caminos de procesamiento que pueden dar como resultado “respuestas” muy diferentes en cada individuo con los mismo tratamientos y que yo suprima el dolor con un analgésico, no significa que el mismo proceso suceda en otra persona y cada vez tenemos más claro que existen muchas razones para que las consecuencias del proceso sean distintas o den lugar a “bucles” que acaben descontrolando el dolor. Adentrándonos en el cerebro: Incluso lo mismo, no es lo mismo Los sucesos ambientales, nuestras vivencias pueden modular la percepción del dolor. Ya lo sabemos hace mucho tiempo, incluso cuando la ciencia del dolor estaba en pañales, el famoso estudio de Beecher en el 1959 donde analizó la respuesta al dolor de un grupo de soldados americanos que lucharon durante la Segunda Guerra Mundial demostró que gran parte de los soldados que habían sufrido heridas en la batalla, no parecían mostrar los mismos signos de dolor, ni necesitaban la misma medicación, que pacientes civiles con heridas similares. La percepción del dolor se redujo en ellos al sentir el alivio de que habían logrado sobrevivir a la batalla, una herida significa volver a casa, la gloria, el reconocimiento social, mientras que para un civil podía significar primero problemas para realizar un trabajo, económicos, etc.. Desde aquí podríamos llegar al punto donde el dolor aunque sí se perciba, no parezca relevante para la persona (recordemos lo que acabo de explicar sobre el procesamiento córtico-talámico.) así algunos fármacos tranquilizantes ejercen este efecto o incluso algunas lesiones en partes concretas del cerebro… las ramificaciones son tremendas, pero en resumen, podemos decir que actualmente está ampliamente reconocido que la experiencia y expresión del dolor afecta a todo el comportamiento humano, influenciado por toda una serie de variables genéticas, constitucionales, psicológicas, sociales y culturales.
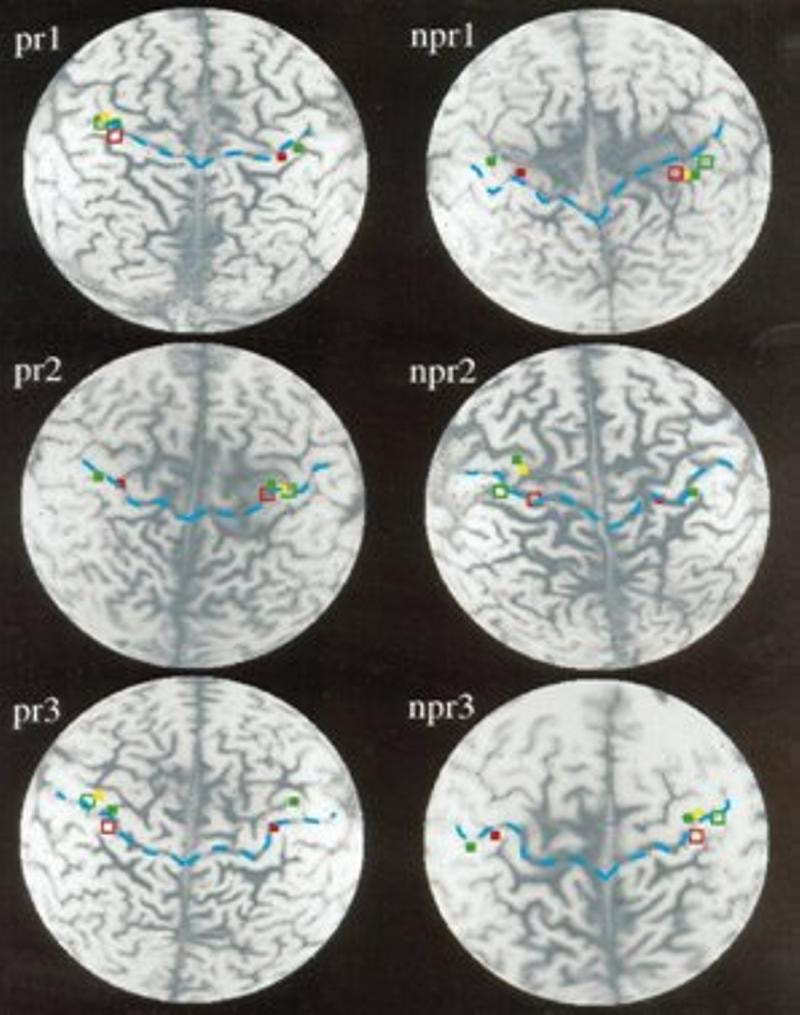
Representación cortical de la respuesta al dolor del miembro fantasma. Este es un estudio que hizo un grupo de anestesistas en un trabajo clásico, hace ya más de una década, en una serie de individuos con síndrome de miembro fantasma. Los investigadores trataron este síndrome mediante bloqueo con anestésicos del plexo braquial del miembro amputado y evaluaron a tres sujetos que respondieron al tratamiento y a tres que no respondieron. En la imagen se muestra la representación cortical de la respuesta al dolor del miembro fantasma, en la resonancia funcional. En los pacientes que respondieron, los puntos rojos y celestes muestran cómo las zonas sensitivas de la corteza cerebral se volvieron a agrupar, mientras que en aquellos pacientes que no respondieron al procedimiento de bloqueo del plexo, las áreas corticales no se modifican y se ven mucho más patológicas y desplazadas hacia abajo y hacia delante: el surco rolándico posterior, en la primera circunvolución parietal, está desplazado y todas esas zonas se han hecho difusas. En cambio, en los que respondieron al bloqueo, estas áreas vuelven a hacerse más precisas, como si no hubiera habido amputación. Carlos Flores Montero
Se considera por tanto muy improbable que un solo factor de este complicado fenómeno sea la fuente de influencia que ocasione nuestra percepción concreta y sí, el resultado de “un producto interactivo de la combinación de las fuentes” como ya por ejemplo, dejó meridianamente claro hace muchos años en 1986, la psiquiatra Wilma Penzo. Entender un órgano que tiene 80.000 millones de neuronas cada una de las cuales hace, de media, más de mil conexiones entre sí, es una tarea inmensa y larga. Pero el progreso que se ha hecho en estos últimos 25 años ha sido espectacular desde muchos aspectos a nivel molecular, se va entendiendo cada vez mejor cómo funciona una neurona y las células de glia que están a su alrededor. Al mismo tiempo se ha avanzado mucho en la comprensión de los mecanismos por los cuales se van desarrollando las conexiones neuronales, algo que no ocurre de manera casual, sino causal ya que generan los circuitos nerviosos que sustentan las funciones cerebrales. Todo ese proceso está genéticamente programado, pero claro, también que se halla muy modulado por la información exterior. Uno de los grandes trabajos que tiene por delante la ciencia es entender cómo se construye el cerebro, por qué tiene esa plasticidad o cómo los elementos genéticos y epigenéticos determinan su organización final. Está claro con todo lo dicho que un porcentaje mayoritario de la organización de los circuitos cerebrales está determinado por la herencia, pero las condiciones ambientales y el contexto pueden modificar drásticamente ese plan. Hablamos de procesos de desarrollo extraordinariamente complejos y que no solo tienen lugar durante los primeros meses de vida, como se solía tender a pensar, sino que se prolongan más allá de los dos años, con periodos críticos que afectan especialmente a determinados circuitos como el lenguaje, o la identificación visual, evolucionando. Así que no podemos decir que tenemos un cerebro íntegramente desarrollado antes de los 8 o 9 años, pero ni aún así, todavía faltaría la adolescencia, madurar los sistemas de control de la conducta y los impulsos emocionales, pero tan solo un cambio epigenético, que determine la metilación de un DNA de un gen crítico, en un momento dado puede, dar lugar a modificaciones en cadena de algunas características concretas solo en un individuo concreto y no en otro.
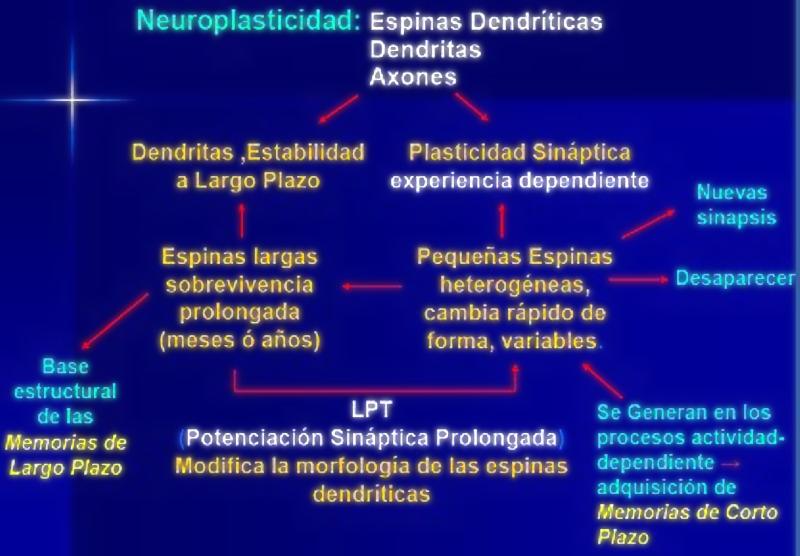
La neuroplasticidad se refiere al fenómeno mediante el cual el núcleo sintetiza proteínas que alteran las características de la neurona, frente a lo cual ésta tiene dos opciones: seguir igual, o morir. El cerebro humano es plástico; así se adapta a las circunstancias; forma memorias de experiencias (en este caso, de dolor) a largo plazo; aprende programas motores y complejas estrategias conductuales; puede producir trastornos psicopatológicos discapacitantes; pero puede recuperarse, gracias a la neuroplasticidad, que es la propiedad que permite que los pacientes que han sufrido un accidente vascular o un traumatismo encefalocraneano se recuperen. La célula es resistente, evita moverse desde el centro de equilibrio que logró durante tantos años de neurodesarrollo; pero la neuroplasticidad es tan potente que puede llegar a destruir la neurona.
En la imagen se resume el funcionamiento cerebral. Se sabe que las dendritas forman circuitos para dar estabilidad a las neuronas a largo plazo y que la plasticidad de las sinapsis depende de que se siga produciendo el estímulo, es decir, de la experiencia. La potenciación sináptica prolongada permite el desarrollo de la memoria a largo plazo, que puede durar toda la vida y estos circuitos pueden facilita el crecimiento o la muerte de algunas neuronas. Este hecho permite el aprendizaje. Carlos Flores Montero Así que siempre que hay una lesión se activan los mecanismos del dolor, que persiste hasta que el daño se resuelve. Pero en muchos casos el dolor aparece o se perpetúa debido a una disfunción de los propios mecanismos nerviosos del dolor, a una alteración anatómica y funcional de todas las neuronas implicadas en el proceso, desde las terminaciones nerviosas periféricas en los tejidos hasta la corteza cerebral, como he mencionado las variables son tremendas y entonces pueden aparecer lo dolores neuropáticos que pueden ser terribles. El mayor problema que tenemos hoy día es qué hacer cuando se estropea el sistema que produce el dolor, generando lo que llamamos dolor neuropático. Ese es el grave problema, otro paciente podría haber sufrido exactamente el mismo accidente laboral que sufrió Sergio González, (el hombre que llevó a la realización de este reportaje), podría haber tenido exactamente la misma caída, las mismas operaciones y haber evolucionado de una manera completamente distinta, este ha sido uno de los grandes avances y que por fin comprendemos hoy en día Cada vez está más claro que genéticamente no somos iguales en lo que se refiere al desarrollo de los circuitos del dolor. Hay factores genéticos muy claros que hacen que la experiencia final de dolor no sea igual en unos individuos u otros. Hay una predisposición a la neuropatía en algunas personas, es decir, un mal funcionamiento de los sistemas neuronales vinculados con el dolor. Frente a un mismo problema patológico pueden aparecer o no esas alteraciones, no somos iguales, son diferencias en la plasticidad de los circuitos. Cuando estos fenómenos causados por ejemplo por un accidente se activan de manera prolongada, se producen cambios que en unos casos pueden ser transitorios pero en otros como podría ser el caso de Sergio González se consolidan y persisten. Desde un plano teórico podríamos considerar actuar de forma selectiva sobre el circuito alterado y devolverlo a su situación original, pero esto es muy complicado, constantemente se producen nuevas arborizaciones y conexiones nerviosas en las neuronas del circuito del dolor, se expanden más al estar muy activas, digamos que se vuelven más sensibles y transmiten más señales a la corteza cerebral. El proceso implica cambios morfológicos y moleculares que dan lugar a modificaciones físicas de las sinapsis, de las conexiones entre las neuronas, así que se debe intentar por ejemplo reducir esa excitabilidad aumentada del sistema, pero el problema es que hacerlo de forma selectiva para los circuitos del dolor es tremendamente difícil porque son muy extensos, variados y afectan a muchas áreas del cerebro: corteza sensorial, insular o límbica, tenemos que enfrentarnos a todo el sistema de alerta del cerebro, circuitos de recompensa, respuesta motora y vegetativa, etc.
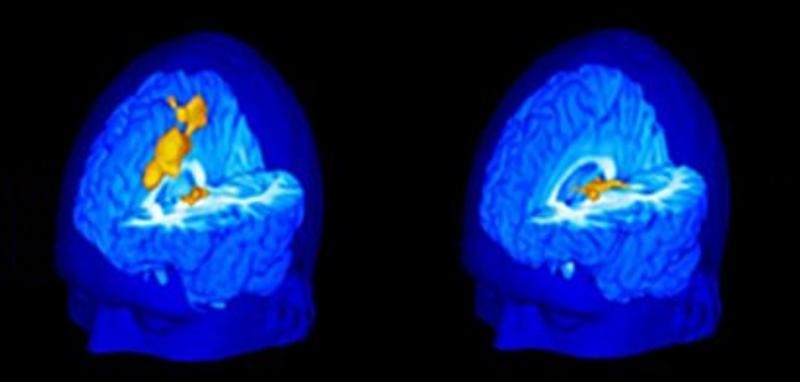
Activación cerebral inducida por dolor en sujetos muy sensibles (izquierda) y poco sensibles (derecha) Las nuevas técnicas de neuroimagen han permitido avanzar en el estudio de la respuesta al dolor. En un estudio efectuado en sujetos sanos de una Universidad de Estados Unidos, se registró su reacción frente al contacto con un tubo de ensayo que contenía agua a 60 grados, puesto sobre el muslo y se correlacionó la percepción de estos sujetos con los cambios en una resonancia magnética funcional. Se encontró que los sujetos que toleraban mejor el dolor y no se quejaban mostraban activación de las áreas talámicas, mientras que los que comunicaron gran dolor, incomodidad, angustia y sufrimiento por este estímulo, tenían activación de todo el cíngulo. Carlos Flores Montero
Por tanto creo que ya hemos dejado sobradamente clara la dificultad que entraña enfrentarse al problema del dolor, pues es algo muy personalizado y nunca podremos dar por hecho que la validez de un tratamiento sea correcta para otro paciente que aparentemente presente las mismas causas de dolor, eso nunca nos llevará necesariamente a las mismas soluciones. Sudeck el terrible ejemplo para explicar la dificultad para interrumpir el dolor.
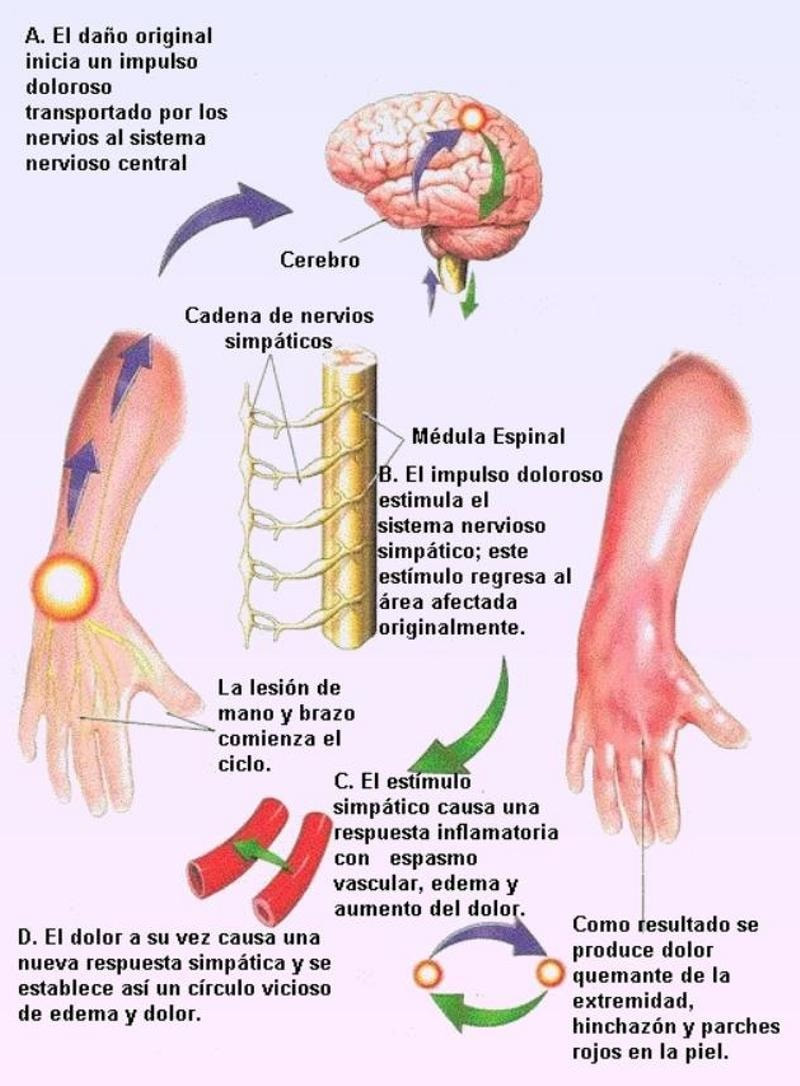
El síndrome doloroso regional complejo (SDRC) también conocido como distrofia simpático refleja (DSR) ,CRPS-I (Chronic Regional Pain Syndrome tipo I),o síndrome de Sudeck es sin duda uno de los mejores ejemplos que desgraciadamente puede ofrecer la medicina para mostrar la complejidad de los mecanismos del dolor y la dificultad para atajarlo y digo desgraciadamente, porque a día de hoy todavía es una batalla por ganar, junto a otras enfermedades crónicas como la Fibromialgia, de la que también hablaré próximamente, donde el paciente no solo debe padecer un dolor a veces insoportable que destruye no solo su cuerpo y su futuro social y económico si no que muchas veces debe enfrentarse al desconocimiento o incluso la incredulidad tanto del sistema sanitario como el legal, incapaz de evaluar estas enfermedades de la manera apropiada que merecen.
El síndrome doloroso regional complejo, como ya he dicho es la enfermedad que llevo a la creación de este texto, tras conocer la existencia de este paciente que se puso en contacto con nosotros, pudiendo ver de primera mano y de manera descarnada una vez más, las consecuencias de una enfermedad crónica, poco conocida y comprendida. En el SDRC cobra especial importancia su diagnóstico precoz, específico y resolutivo para una buena evolución, evitando así la aparición de complicaciones, como desafortunadamente ocurrió en el caso de Sergio. Esta enfermedad no suele ser diagnosticada, es decir, permanece muchas veces oculta o mal diagnosticada como tal, aunque sería fácil su diagnóstico si conocemos bien su clínica y analizamos con detenimiento la información referida por el paciente. Como ya he dicho el síndrome de dolor regional complejo depende en buena medida de un diagnóstico precoz para una buena recuperación, pero desgraciadamente no sucede en muchos casos.
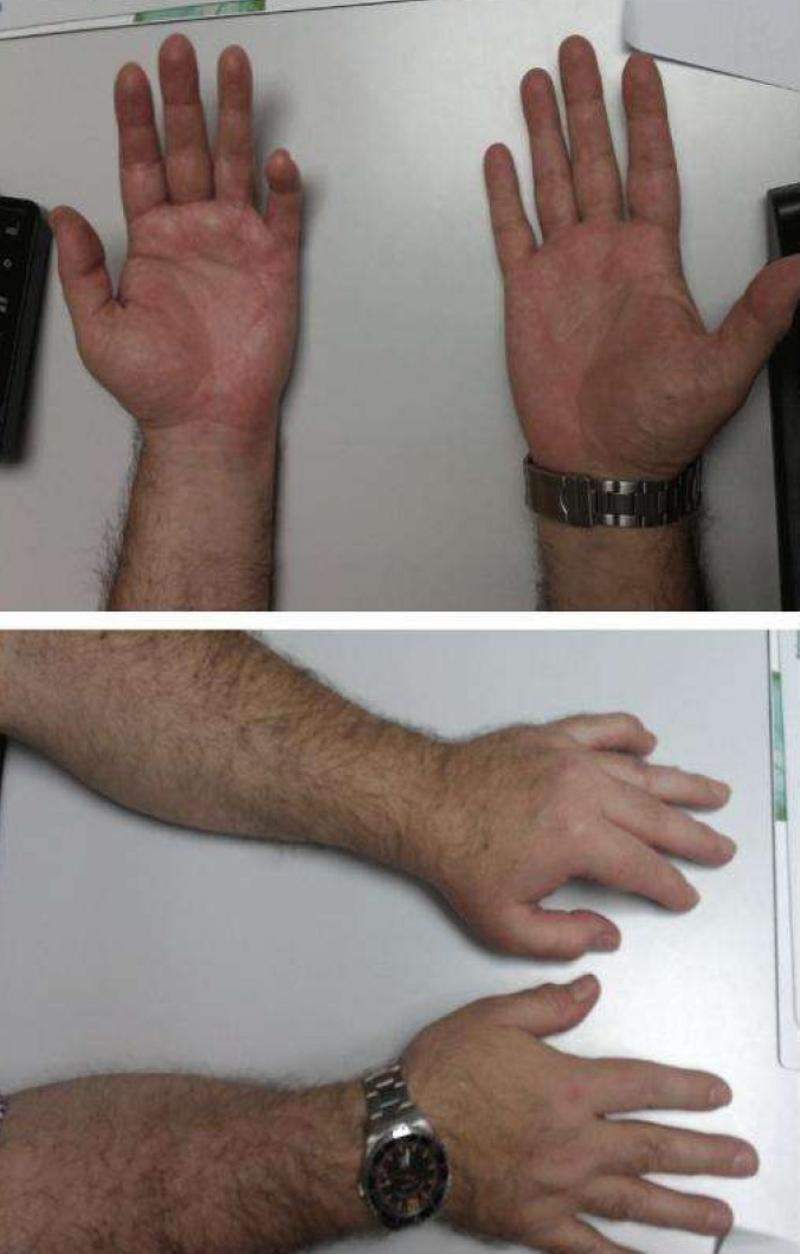
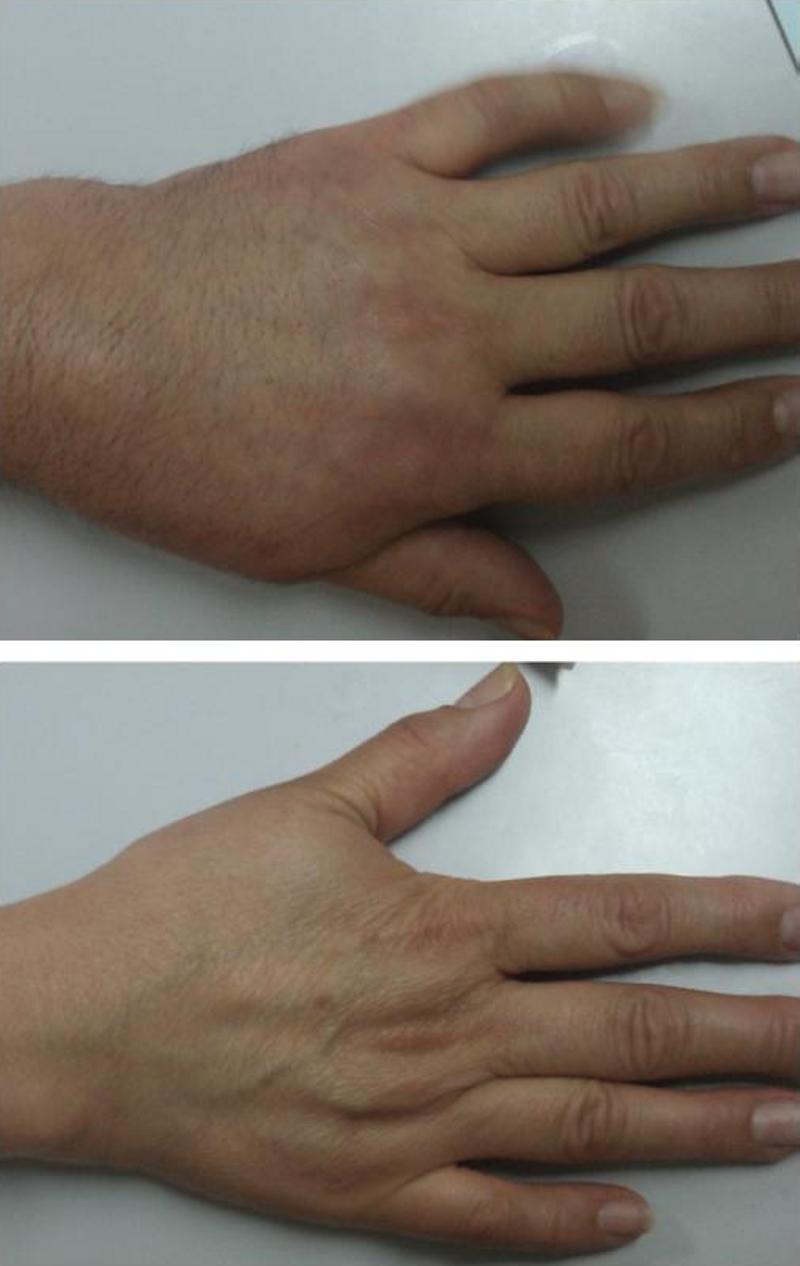
Varón con SDRC Tipo I en fase aguda inflamatoria en extremidad superior izquierda distal tras cirugía por enfermedad de Dupytren. Revista Clínica de Medicina de Familia
Los más curioso es que esta enfermedad cuenta con un largo historial de pistas, para encontrar los orígenes donde es explicada por primera vez debemos remontarnos al siglo XIX donde Paget en el año 1862 y poco después por Wolf en el año 1877, siendo ya Mitchel en 1864 el primero en utilizar el término de causalgia, pero hubo que esperar hasta que La Asociación Internacional para el estudio del Dolor (IAPS) determinara en 1993 adoptar la denominación de SDRC y a partir de 1994 lo clasificara en 2 tipos, según la existencia o no de lesión nerviosa, es decir hablamos de un problema largamente conocido pero difícilmente clasificado A día de hoy podemos diferenciar tres tipos de SDRC: el tipo I (Distrofia Simpática Refleja o Síndrome de Südeck), en el que no se identifica ninguna lesión nerviosa y representa el 90% de los casos clínicos, el tipo II (Causalgia), en la que sí objetivamos lesión nerviosa y por último debemos añadir un tipo III, menos conocido, donde se presenta un dolor absolutamente desproporcionado y cambios tróficos (es decir, trastorno de la forma de un órgano o tejido por diversas causas) similar al SDMS (síndrome de dolor mediado por el simpático) pero en el que no se ve respuesta ante el bloqueo simpático. El SDRC es una patología de aparición secundaria a una lesión o daño (traumatismo, operación, etc.) principal acaecido previamente, que se caracteriza habitualmente por la presencia de dolor disperso, regional, predominantemente distal (es decir distante, es común que se presente en los extremos como en la mano o el pie) acompañado de alteraciones sensitivas, cutáneas o edema. Entre esos episodios lesivos principales, antesala habitual a la llegada del SDRC, destacarían las cirugías o traumatismos menores entre las causas más comunes que anteceden a esta condición. La etiología del SDRC pese a que en nuestro desconocimiento pudiéramos considerar que es precedido de grandes accidentes o daños tisulares de relevancia, suele corresponder a traumatismos menores en un 60 o 70% de los casos aproximadamente, mayoritariamente de miembros distales como he comentado, seguido también por cirugías menores, síndrome del túnel carpiano, enfermedad de Dupuytren (también llamada Contractura de Dupuytren, la cual provoca un engrosamiento anormal del tejido que está justo por debajo de la piel en la palma de la mano y que puede extenderse a los dedos pudiendo provocar que estos se doblen hacia la palma) y finalmente causas más dispares como pudiera ser postpartos, diabetes Mellitus, tumores malignos etc.
Femexer
Si algo define con claridad al SDRC es DOLOR con mayúsculas desde todos los puntos de vista posibles, suele aparecer con dolores espontáneos e intensos, hiperalgesia (es el fenómeno que se produce cuando una estimulación normalmente no nociva en la piel produce una sensación de dolor exagerada o cuando estímulos dolorosos se perciben con más intensidad de lo que normalmente debiera ocurrir. Siempre se da un ejemplo que nos resultará familiar a todos: cuando vamos el primer día de verano a la playa y al quemarnos la piel, el simple contacto de una camisa por la tarde nos hace ver las estrellas). A este tipo de dolor tenemos que añadir edema (la hinchazón causada por la acumulación de líquido en los tejidos) pero no limitado a la distribución corporal correspondiente de un nervio periférico concreto, si no que puede ampliarse y que suelen darse también con episodios de dolor muy intenso y desproporcionado frente al episodio principal que estuvo el origen de la enfermedad, que puede ser una contusión o fractura aparentemente sencilla y poco dolorosa, de esas que todos hemos sufrido alguna vez sin mayores contratiempos ni alarmas. A partir de esos momentos iníciales pueden surgir o no, otros síntomas como los mencionados edemas, alteración sudomotora, falta de movilidad, etc. según su frecuencia ante todo podemos encontrar insistimos, un dolor intenso, hiperalgesia, hiperestesia (aumento anormal y doloroso de la sensibilidad táctil), alodinia (experimentan fuertes dolores ante estímulos que son indoloros o también, los estímulos que en condiciones normales, no producen un dolor de gran magnitud, pero que en un paciente pueden desembocar en un torrente de dolor, como un amigo que involuntariamente te estrecha la mano efusivamente, o sencillamente sienten dolor ante el roce del viento, al cambiarse de ropa o simplemente salir de una habitación con calefacción y exponerse al frío de la calle, dolor ante la movilidad. Del mismo modo puede presentar un déficit sensorial en otros términos, como pérdida de capacidad auditiva o visual, incluso en el propio tacto normal, pudiéndose presentar tumefacción (Aumento del volumen de una parte del cuerpo por inflamación o edema), sudoración anormal, cambios cutáneos (palidez, fibrosis), atrofia muscular, ósea y alteraciones tróficas, es decir que tras el dolor llega una larga lista de alteraciones que alteran la forma y función sobre todo de los miembros distales como los dedos y que suele propagarse con el tiempo si no se detiene en busca de los miembros completos como si las conexiones neuronales comenzaran a fallar en cascada o mejor dicho comenzaran a hipersensibilizarse . Explicado fríamente no es fácil entender lo que significa realmente y sus consecuencias directas, pero resulta en una espiral de tormento donde el estado psicológico del paciente comienza a deteriorarse agravado por la incapacidad que el dolor le provoca para desarrollar un vida social y laboral si no se detiene a tiempo y que va empeorando a medida que avanzan los estadios.
Mujer con SDRC tipo I en fase distrófica en extremidad superior izquierda distal. Revista Clínica de Medicina de Familia
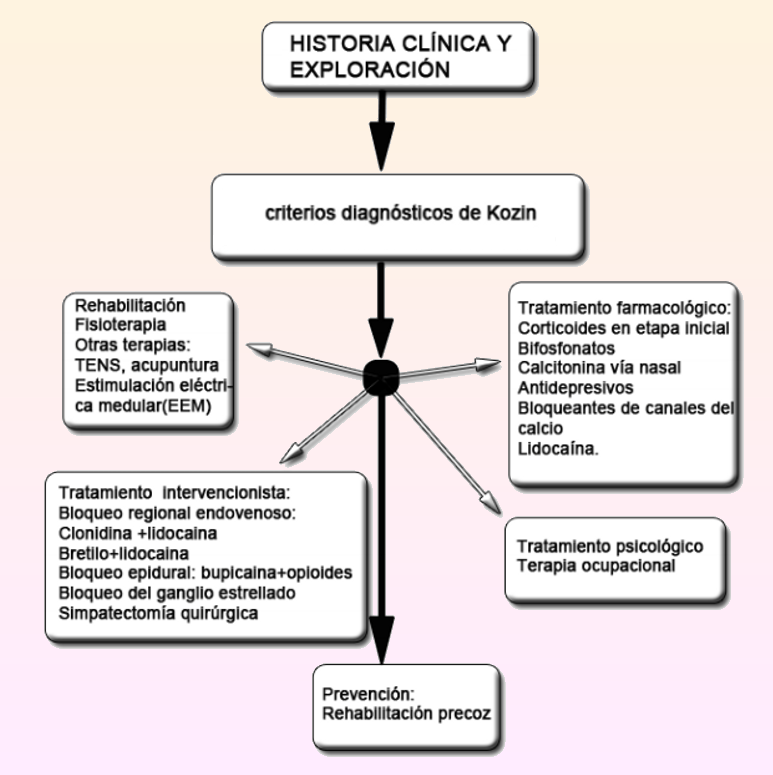
Los tres estadios del sufrimiento. En un primer estadio, no hay una causa precedente y los síntomas que presentan son un dolor difuso, muchas veces descrito por los pacientes como una “quemazón”, aumentando frecuentemente durante el periodo nocturno. Se suele presentar con edema, hiperhidrosis, trastornos de la sensibilidad o incluso con crecimiento inusual del pelo y las uña. La piel se encuentra en un estado inflamatorio (eritematosa y con aumento de la temperatura), pudiendo durar este estadio entre varios días a dos o tres meses. En este primer estadio la lesión original precedente puede jugar a veces un papel muy determinante en el periodo de la primera fase. En un segundo estadio el dolor disminuye y los signos de inflamación pueden desaparecer, tengamos presente que el daño en los tejidos de la lesión precedente pueden estar ya perfectamente restaurados. La piel pues, abandona el aspecto inflamado y se torna fina y cianótica. A partir de este segundo estadio aparecen nuevos síntomas específicos ya imposible de atribuir a la lesión principal como retracciones tendinosas, capsulares y ligamentosas que limitan seriamente la movilidad, debido al dolor que produce. Durante este tiempo, un estadio que viene a durar entre 3 y 6 meses el estado psicológico del paciente comenzará a deteriorarse en paralelo al igual que las consecuencias para su organismo del prolongado uso de fármacos analgésicos que calmen el dolor, a veces se puede entrar en un ciclo de prueba-error donde el paciente puede llegar a probar si el dolor no remite todo un catálogo de fármacos para bloquear el dolor tanto directamente o a través del factor psicológico, con el tremendo riesgo de adicción que esta espiral arrastra. Si el proceso no se detiene, llegaremos al tercer estadio, el más grave, se caracteriza por una limitación de movilidad todavía mayor al resto de estadios, reduciéndose gravemente la capacidad del paciente para valerse por sí mismo, los problemas circulatorios y la pérdida de masa muscular son más que patentes. Pueden aparecer contracturas en los dedos, movimientos involuntarios, espasticidad muscular (aumento del tono muscular QUE conduce a músculos tensos y rígidos) y pseudoparálisis. La aparición de trastornos psicológicos, mayoritariamente depresión y dependencias graves de fármacos opiáceos resultan ya frecuentes en esta fase y las complicaciones colaterales por el uso continuado de fármacos para paliar el dolor pueden llevar a toda clase de consecuencias debido al agotamiento orgánico que supone la administración prolongada de fármacos en dosis muy elevadas. La gran batalla: conseguir un diagnóstico Quien nos siga habitualmente y lea nuestros artículos sobre Enfermedades Raras y problemas sociales de ciertas enfermedades, ya sabrá exactamente de qué hablamos, muchas veces conseguir un diagnóstico diferencial acertado puede suponer un suplicio descomunal de proporciones a veces tan dañinas o más que la propia enfermedad. El caso de muchas enfermedades caracterizadas por el dolor crónico, no son una excepción y desafortunadamente para Sergio no existe una prueba definitiva y específica para el SDRC. Por tanto, con fortuna y de la mano de buenos especialistas el diagnóstico de un paciente se basará en la historia clínica que permitan reconocer eventos pasados que lleven a la diagnosis acertada de la patología, determinando la severidad y duración de síntomas y signos, tipo de fractura o lesión, gravedad inicial de la lesión, así como la exploración física de la zona afecta. Por tanto un diagnóstico precoz permite comenzar el tratamiento farmacológico desde la Atención Primaria, realizando posteriormente una correcta derivación al médico rehabilitador para la prescripción de tratamiento fisioterápico y seguimiento evolutivo que augurará una evolución favorable en la mayoría de los casos.
Las directrices actuales aconsejan un tratamiento multidisciplinario con tres elementos esenciales: rehabilitación, tratamiento del dolor, y terapia psicológica. Benito Artuzamonoa
Por supuesto se han intentado elaborar criterios diagnósticos unificados con el fin de una rápida y certera identificación de la patología, siendo los criterios diagnósticos de Kozín y la IASP (Asociación Internacional para el Estudio del Dolor) los más reconocidos. Incialmente para poder positivar un diagnostico deberá al menos reconocerse: Dolor y sensibilidad de una extremidad, síntomas o signos de inestabilidad motora, como el fenómeno de Raynaud (espasmos vasculares causados por temperaturas frías o estímulos fuertes), piel fría y pálida o caliente, eritemaosa, hiperhidrosis, tumefacción de la extremidad, edema con o si fóvea y cambios tróficos de la piel como atrofia, descamación, hipertricosis (exceso del crecimiento del vello) o todo lo contrario, pérdida de pelo, cambios ungueales (zona de la uña) o engrosamiento de la aponeurosis palmar (tejido que forma una placa tendinosa en la palma de la mano) Los criterios diagnósticos de la IASP son un poco más sencillos y abiertos aunque similares: Existencia de un episodio nocivo desencadenante presencia de dolor espontáneo o alodinia / hiperalgesia no limitada a la distribución de un nervio periférico y desproporcionado respecto al episodio desencadenante. Evidencia actual o previa de edema, alteración del flujo sanguíneo cutáneo o actividad sudomotora alterada en la región dolorosa. Y finalmente ausencia de otras condiciones que puedan explicar el cuadro doloroso y la disfunción. Además se dispone de muchas pruebas complementarias para el diagnóstico del SDRC, algunas que comúnmente suelen ser relevantes pueden aparecer inexpresivas en el caso del SDRC como la analítica o no se suelen apreciar cambios de relevancia. (Sin embargo, con el paso de los estadios la evolución de la enfermedad puede llevar a daños colaterales que pueden alterar sensiblemente dichas analíticas, por lo que es necesario que un profesional conocedor del problema sepa discernir sin confusión los resultados) Entre las pruebas útiles tenemos las radiografías, sobre todo en estadios avanzados, donde se puede reconocer la desmineralización ósea atribuida a la inmovilización de la extremidad. No obstante no es específica de únicamente del SDRC y hay enfermos que no muestran estos signos, aunque sí muy común. Para que la osteopenia sea apreciable en radiografías convencionales es necesaria una gran pérdida de mineral, por lo que los cambios se aprecian más tarde que en la gammagrafía. La Gammagrafía, esta prueba es utilizada en los estadios iniciales primero y segundo, pero poco útil para estadios más avanzados, por lo que se considera una prueba para establecer el diagnóstico precoz. (Es una prueba de imagen parecida a las radiografía o la resonancia magnética, etc. que resulta de gran ayuda para diagnosticar ciertas enfermedades, para su realización es necesaria la administración de un radiofármaco que señala las partes afectadas de los órganos que queremos estudiar. Un radiofármaco consiste en una molécula con capacidad de acoplarse a células y proteínas específicas, las células pueden ser inflamatorias, por ejemplo señalando procesos infecciosos o inmunológicos, por ejemplo.) Se hace un registro dinámico y estático vascular y un análisis de la fijación ósea. Se suele observar hipercaptación ósea precoz e intensa, a nivel regional que sobrepasa los límites de la articulación afectada y en raras ocasiones hipocaptación, que es más frecuente en las fases tardías de esta patología. Tomodensitometrías: ofrece información similar a la obtenida con las radiografía, pero ofrece la ventaja de poder disponer de dicha información en un estadio más precoz que permita un tratamiento más adecuado y seguimiento de la remineralización ósea. Resonancia magnética nuclear (RNM), resulta una de las pruebas que mejores pistas ofrece en un diagnóstico precoz y resulta también de interés en el tercer estadio ya que permite excluir otras patologías, aporta datos que ayudan al diagnóstico precoz de esta enfermedad y, en la cadera, constituye un buen método de diagnóstico diferencial con la osteonecrosis (muerte del tejido óseo) La Tomografia Axial Computerizada (TAC) puede aportar información relevante en diagnósticos complejos donde la coexistencia de alteraciones vasomotoras, afectación de tendones, ligamentos, cápsula articular y partes blandas que exige un estudio detallado puede ayudar de manera muy efectiva. Estudio de la circulación intraósea por métodos directos, mediante flebografía intraósea,( una técnica radiográfica que consiste en la introducción de contraste en la porción distal de un territorio vascular venoso, para el estudio de las venas del mismo) medida de la presión intraósea y gases en sangre ósea que permiten detectar el enlentecimiento circulatorio con hiperpresión, éstasis y falta de utilización de oxígeno. Q-SART (quantitative sudomotor axon reflex): es un índice indirecto de la actividad simpática, aunque de nombre espectacular es una prueba clara:mide cuantitativamente la producción de sudor en la extremidad afecta por SDRC. Medición del contenido mineral óseo por absorción fotónica: para determinar la desmineralización, que se puede presentar precozmente en el SDRC de la que ya hemos hablado anteriormente. Termografía: que pone de manifiesto la temperatura, basándose en la radiación infrarroja emitida por la piel, creando una imagen digital donde se pueden observar las variaciones de la microcirculación, señalando cambios de temperatura en la piel, así como asimetrías de la zona afectada, uno de los posibles signos de SDRC (en la fase inicial se suele presentar una hipertermia regional, mientras que en la fase tardía suele haber hipotermia más localizada). Fluximetría cutánea por técnica doppler láser, es una de las técnicas más precisas para el diagnóstico precoz del SDRC tipo I ya que aporta información de las alteraciones en el flujo, volumen y velocidad del territorio microvascular cutáneo en el SDRC I en las fases primera y segunda Y por último el bloqueo neuronal diferencial: se basa en la mejoría del dolor tras un bloqueo simpático que permitiría confirmar el diagnóstico pero no descartarlo ya que aporta certeza del dolor mantenido por el simpático. Puesto que no existe una prueba que proporcione el diagnóstico definitivo del SDRC, es el conjunto de las mismas y la clínica acompañante, lo que ayuda al diagnóstico, por tanto el diagnóstico diferencial va a depender en gran medida de la fase evolutiva. La complejidad del SDRC llevará a tener en cuenta por parte de los profesionales involucrados diversos problemas en las distintas fases como considerar artritis infecciosas, artritis reumáticas, artropatía inflamatoria, arteriopatía periférica y trombosis venosa profunda en una fase inicial y en fase crónica (con secuelas) con la enfermedad de Dupuytren, esclerodermia y fascitis plantar. En afectaciones de la cadera conviene descartar coxitis y osteonecrosis. Si existe desmineralización ósea también es recomendable descartar fracturas de estrés, osteoporosis y tumores óseos benignos y malignos. Esto significa que un diagnostico correcto se enfrenta a múltiples pistas falsas que obligan a los especialistas médicos a conocer ampliamente la idiosincrasia propia del SDRC para evitar las mencionadas vías erróneas y una compresión real del intenso padecimiento que esta enfermedad u otras donde el dolor crónico son parte esencial del cuadro. Neuroestimulación, cuando todo falla Actualmente el avance médico nos ofrece una larga lista de procedimientos como los arriba mencionados para identificar estas enfermedades donde el cerebro pierde el control de un mecanismo vital para la supervivencia. El listado de fármacos empleados para paliar el dolor en estos casos es enorme pero llega un momento que como he explicado, las vías convencionales son inútiles, momento en el cual los profesionales deciden el uso de opciones más drásticas o directas.
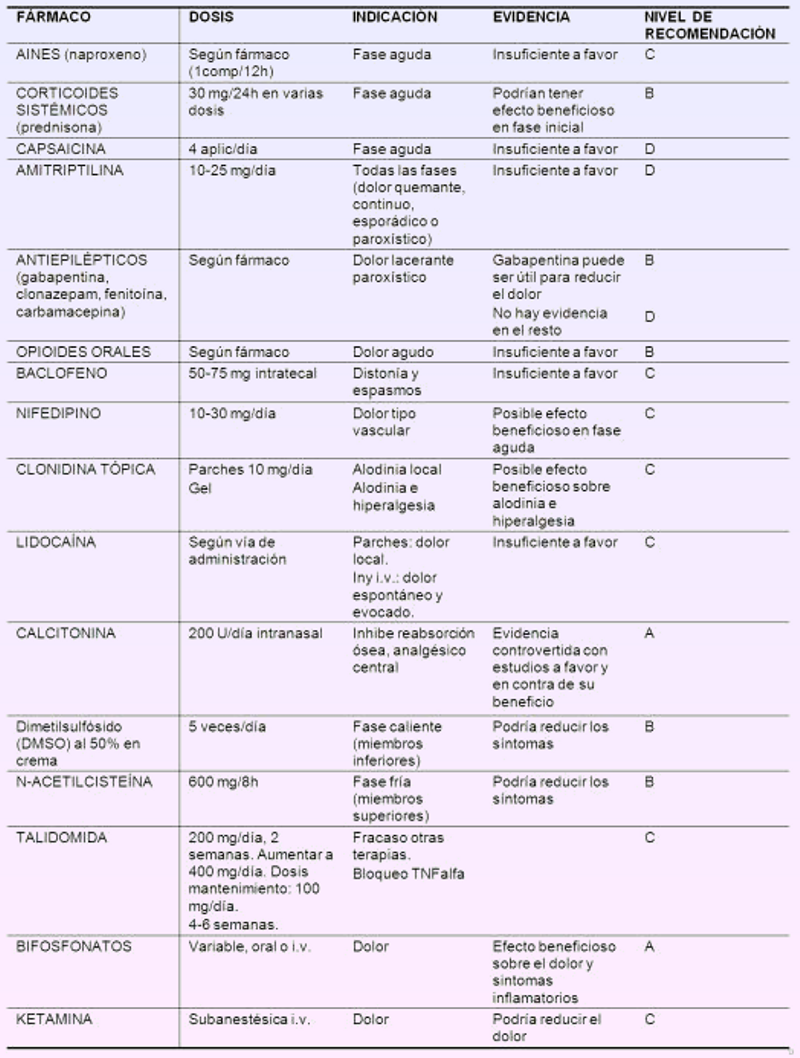
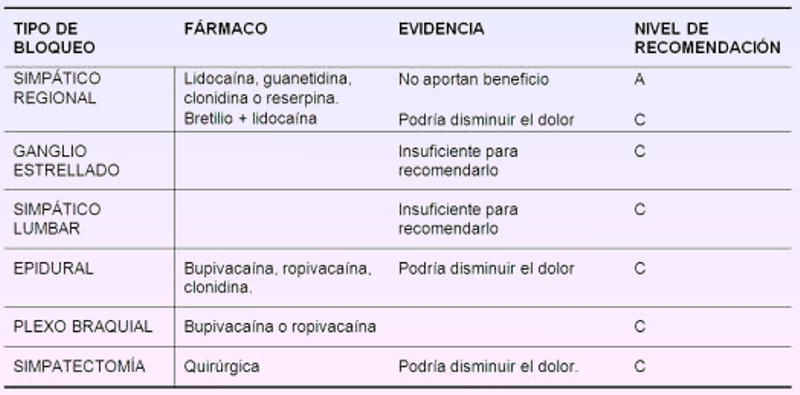
En la tabla superior podemos observar la larga lista de tratamientos farmacológicos que podemos encontrar para el tratamiento del SDRC, así como el nivel de recomendación. Benito Artuzamonoa
Tipos de bloqueos y el posible beneficio que podemos obtener. Benito Artuzamonoa
Los fármacos intratecales, una solución más directa La administración de fármacos por vía intratecal tienen como misión obvia reducir el dolor administrando analgésicos en el espacio que rodea la médula espinal (espacio intratecal). Como con este tratamiento se administran analgésicos directamente en los receptores situados en la médula espinal, bastan dosis pequeñas de medicación para aliviar el dolor. Por tanto están indicados en pacientes con dolor severo en los que han fracasado el resto de los tratamientos. Inicialmente se realiza un periodo de prueba mediante la introducción del fármaco seleccionado y se observa tanto la efectividad como los efectos secundarios adversos. Si el resultado es positivo con una analgesia (supresión de parte del dolor) mayor del 50-60%, entonces se aconseja el implante. Los fármacos más utilizados en estos casos suelen ser la morfina, bupivacaína, clonidina o baclofén y los mejores resultados se obtienen con la sección quirúrgica de la cadena ganglionar, seguida del bloqueo farmacológico intravenoso y en último lugar se encuentra el bloqueo con anestésico local. Hace un momento he empleado los términos “drásticos” o “más directos” como última opción que permita paliar el dolor… no creo que los términos que acabo de usar sean los más apropiados y puede que el avance en la investigación biomédica los descarte en un futuro cercano por otros términos más acertados y no sean mencionados como “drásticos” o la “última vía posible”. A día de hoy los candidatos a esos caminos de última generación, son los menos, por suerte cada vez crecen más con el tiempo y el aumento del conocimiento que tenemos sobre el funcionamiento de la mecánica del dolor son una solución más que viable para muchos pacientes con diferentes enfermedades con dolor crónico intratable: hablo por supuesto de la neuroestimulación. Siendo más concretos deberíamos hablar de Electroestimulación y Estimulación eléctrica medular. Los sistemas de electroneuroestimulación, tanto transcutáneos (TENS) como implantables, son habituales en situaciones de dolor crónico, demostrando su eficacia como tratamiento coadyuvante en el SDRC, posiblemente por la activación del sistema opioide endógeno. Ahora bien, la estimulación eléctrica medular (EEM) está indicada si tras 6 meses de tratamiento rehabilitador y/o tras bloqueo simpático, no se han conseguido resultados satisfactorios. Como ya he comentado uno de los grandes problemas del SDRC reside en no poder detectarlo y frenarlo a tiempo. Aunque es una técnica que pueden conllevar riesgos, aunque actualmente se está imponiendo tras una selección cuidadosa de los pacientes atendiendo a protocolos y criterios muy específicos. Las técnicas de estimulación eléctrica medular (EEM) ofrecen un descenso de la intensidad del dolor en un gran número de casos, además en los últimos años ha resultado una tecnología que ha avanzado a pasos agigantados (en la primera parte comenté por ejemplo como el tamaño de estos dispositivos se ha reducido a poco más de una moneda de 50 céntimos) Además desde un plano económico a nivel de coste sanitario, a partir de los 12 meses el coste es inferior al tratamiento estándar del SDRC y pese estar reservado para pacientes con un dolor muy persistente y grave se ha observado una gran mejora en su calidad de vida al reducir en gran medida los niveles de dolor experimentado. Por suerte, como ya he dicho, el tratamiento del dolor crónico ha avanzado mucho en los últimos años, especialmente con la aplicación de las nuevas tecnologías de neuromodulación y sus diferentes modalidades, mostrando gran eficacia en pacientes con dolor neuropático crónico, como el síndrome regional complejo u otros como el síndrome fracaso cirugía lumbar y cervical. Pero dichas modalidades de tratamiento del dolor crónico, requieren de una selección idónea de pacientes desde un “enfoque multidisciplinar” en el que no sólo hay que evaluar la naturaleza del dolor, sino también valorar otros factores como los psicológicos que puedan generarlo, mantenerlo o modificarlo. Protocolo psicológico para la evaluación de candidatos Está documentado que algunas de estas variables mal analizadas a la hora de realizar la selección implican el éxito o el fracaso en los procedimientos de implante, aunque no existe todavía un consenso definitivo respecto al protocolo de dicha selección. Según E.Gallach-Solano, M. A. Canós-Verdecho y M. Morales Suárez-Varela, especialistas en Psicología Clínica, Anestesia e Investigación biomédica del Hospital La Fe de Valencia. Universidad de Valencia. es imprescindible considerar al paciente desde un enfoque biospsicosocial determinando también su potencial capacidad de respuesta a la neuroestimulación, valorando posibles co-morbilidades, expectativas y creencias asociadas al dolor y a la terapia, respuestas afectivas que puedan modular la intensidad o frecuencia del dolor y los posibles beneficios primarios o secundarios tanto de la patología como de la terapia. Así que he decido terminar este reportaje sobre el dolor con un pequeño resumen sobre el notable trabajo que realizaron a finales de 2016 publicado en la revista de la Sociedad Española del Dolor titulado: “Protocolo psicológico para la evaluación de candidatos a implante de neuroestimulador” y que sin duda aconsejo para profundizar tanto en el protocolo a seguir para determinar posibles candidatos a NE (Neuroestimulación) como para comprender los mecanismos psicológicos implicados en el dolor. Considero este trabajo un ejemplo de texto especializado pero asequible al público general tanto por su rigurosidad como claridad. Pues bien, en el mencionan a Sparkes V. Sparkes E, Duarte R, Raphael JH en “Preliminary investigation of pain relief after introduction of psychological assessment in selecting for treatment with spinal cord stimulation” (2012) donde señalaron que “el elemento clave reside en el proceso de toma de decisiones y recomienda el uso de cuestionarios psicológicos complementarios a la entrevista clínica junto con la introducción de un colaborador terapéutico (paciente exitosamente implantado), así como la realización de evaluaciones prolongadas que permitan y faciliten el cambio en algunas de las variables excluyentes “ Siguiendo con el trabajo realizado por el equipo de especialistas valencianos, considera recomendable devolver al paciente la decisión, más allá del trámite del consentimiento informado, proporcionarle información veraz sobre la técnica, adiestrarle en el manejo de creencias sobre dolor y en estrategias para afrontar el mismo antes de la intervención y, posteriormente a la misma (dolor residual), revisar su expectativas sobre la reducción del dolor, sobre su eficacia, efectos, complicaciones, estética, dependencia, tolerancia, etc. Señalaron que Sparkes consideró que el fracaso en el control del dolor con NE podría deberse a las creencias que presenta el paciente respecto a su dolor, su ajuste vital, el miedo a la intervención tras diversas intervenciones fallidas, a la propia técnica, dejando el control de su dolor a un artefacto electrónico, a la desesperanza o al catastrofismo. Variables, todas ellas cognitivas y afectivas, que podrían condicionar el resultado final.
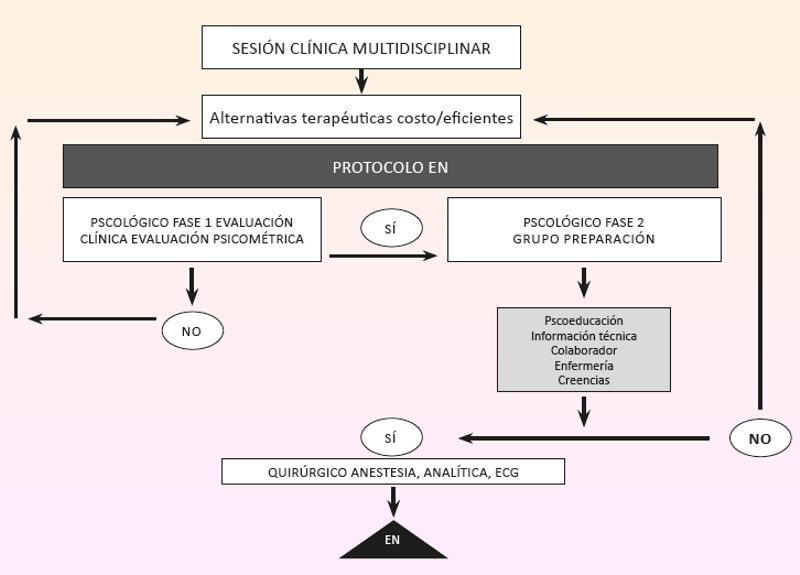
Esquema del protocolo para candidatos a implante. La Unidad Multidisciplinar Terapéutica de Dolor del Hospital La Fe de Valencia, en Sesión Clínica Multidisciplinar, discute y determina el manejo terapéutico de aquellos pacientes con mayor grado de complejidad y se definen las propuestas del implante.
El protocolo consta de tres fases secuenciales: Fase 1: consiste en la realización de una entrevista,donde se recogen datos de anamnesis y se sigue una entrevista semiestructurada para valorar las diferentes dimensiones del dolor, de carácter clínico (a través deentrevista semiestructurada y observación directa) y psicométrica(cuestionarios y test validados para población española). Fase 2: entrevista centrada en el impacto psicológico del dolor donde se determinan, desde el punto de vista funcional, las dimensiones en la percepción de dolor. Fase 3: grupo informativo-psicoeducativo con introducción del colaborador terapéutico. La incorporación del colaborador terapéutico es uno de los elementos diferenciadores de este procedimiento. La selección del colaborador es sencilla, paciente recientemente implantado con éxito respecto al control del dolor que ofrece su colaboración de forma voluntaria y desinteresada y que relata su experiencia, dificultades técnicas, así como todas aquellas cuestiones que el resto de pacientes le demanden. Se desestiman aquellos pacientes poco habilidosos en la comunicación, aquellos otros con dificultades para el transporte hasta el hospital y aquellos con alguna complicación quirúrgica. El colaborador proporciona información en primera persona, siempre supervisada por los facultativos, y ofrece maticesútiles complementarios a los datos técnicos. El grupo informativo consiste en la continuación de evaluación individual a través del formato grupal siguiendo criterios de idoneidad de los pacientes candidatos, facilitando el proceso de toma de decisión de los pacientes como responsables últimos de aceptación de la técnica. Se realiza una única sesión de, aproximadamente, tres horas de duración en la que participan pacientes propuestos y acompañantes, psicología clínica, enfermería y personal técnico y un colaborador voluntario o “partener terapéutico”. Revista Sociedad Española del Dolor 2016 Otros autores han puesto de manifiesto también la estrecha relación entre ansiedad y dolor: la ansiedad potencia la percepción del dolor, existiendo una alta correlación entre intensidad de dolor y nivel basal de ansiedad. La resiliencia como capacidad que posibilita la adaptación en situaciones de adversidad y, por tanto, puede limitar la aparición de ansiedad o depresión, ha sido objeto de numerosas investigaciones. Parece ser una variable imprescindible en la modulación y ajuste del dolor, encontrando una correlación positiva entre éxito en el implante y mayor nivel de resiliencia. Algunos autores han demostrado la importancia de las creencias del paciente respecto al dolor en el control personal sobre el mismo y sobre las estrategias que utiliza para su manejo. Por otro lado, varias revisiones sistemáticas demuestran la efectividad de las intervenciones cognitivo-conductuales en pacientes con dolor crónico. Éstas reflejan que la discapacidad generada por el dolor es una de las variables con mayor incidencia sobre el sufrimiento físico y emocional y sobre la calidad de vida. Las personas con dolor crónico presentan malestar apreciable, mayores limitaciones de la actividad, alta vivencia de limitación o sufrimiento, presencia marcada de estados emocionales negativos y tendencia a la insatisfacción en diversas áreas básicas de la vida. La introducción de la metodología cognitivo-conductual en el protocolo de implantes permite comprender mejor los mecanismos del dolor, aprender estrategias de autocontrol, mejorar el afecto, desestimar creencias disfuncionales sobre las técnicas y sobre la propia intervención y, de este modo, facilitar el empoderamiento del paciente. Se trata, en definitiva, de implicar al paciente en el propio proceso decisional optimizando las estrategias de autocontrol y su resiliencia.
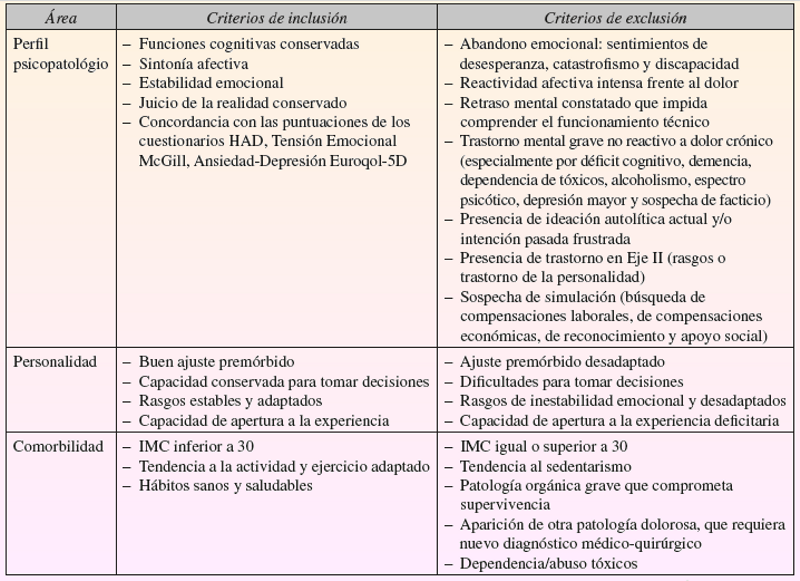
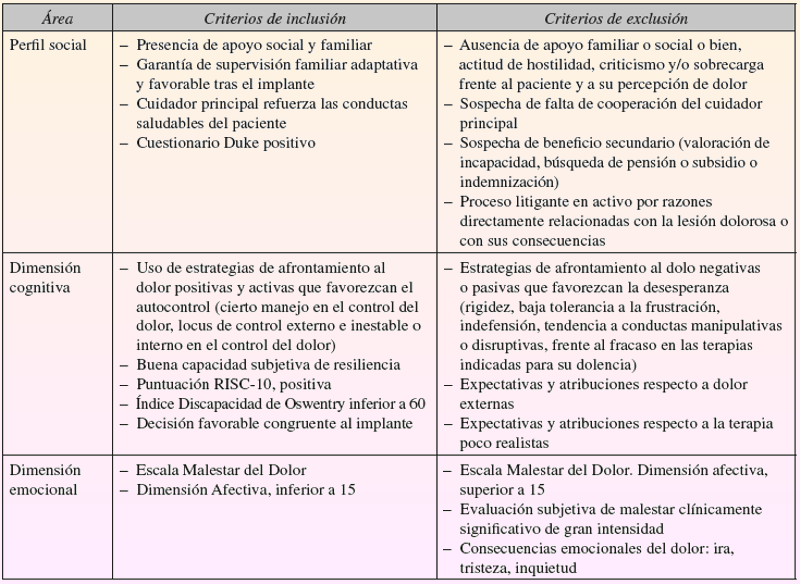
Criterios de inclusión y exclusión propuestos en el trabajo de E. Gallach-Solano, M. A. Canós-Verdecho y M. Morales Suárez-Varela. En la Unidad Multidisciplinar Terapéutica de Dolor del Hospital. La Fe de Valencia, en Sesión Clínica Multidisciplinar - Rev Soc Esp Dolor 2016
Y con esto termino la segunda parte de este reportaje donde junto con la primera he intentado mostrar de unas nociones básicas sobre los planteamientos indispensables para comprender el dolor crónico para así poder centrarme únicamente en los dispositivos neuroestimuladores en la última etapa, pero tal aproximación hubiera sido imposible sin comprender su verdadera razón de ser y el complejo universo neurológico sobre el que deben intervenir para resultar eficaces y mejorar la calidad de vida de los pacientes. Espero que estas dos partes previas hayan servido para allanar el camino sobre la función que cumplen y quienes pueden ser candidatos a emplearlos, soy plenamente consciente que el dolor crónico afecta a muchas enfermedades de las que pienso hablar muy pronto, empezando sin duda por otro de los más polémicos puzles como es la fibromialgía, aunque existen muchas más como la Hernia discal, Lumbalgia crónica, Neuralgia del trigémino, Cefalea migrañosa crónica, Cistitis intersticial, Coccidodinia Neuropática, Osteoartritis, Neuropatias periféricas como el Herpes Zóster o la diabetes, amputaciones o accidentes vasculares cerebrales con dolor talámico, etc… la lista es amplia, pero mucha de la información mostrada espero que pueda ayudar a facilitar la comprensión de otras enfermedades y los principios del dolor implicados en ellas, y si no, al menos sirva como pequeña introducción aclaratoria al lenguaje común en medicina del dolor, una barrera muchas veces insalvable a la hora de poder comprender mínimamente la vasta cantidad de información con la que a veces los profesionales tratan de informarnos. Aún así como siempre, una vez más, estoy dispuesto a escuchar cualquier consejo y aclaración que ayude a mejorar la calidad de este reportaje, como siempre digo, disfruto torturando a los técnicos informáticos que suben la información a la red, buscando excusas para que lo cambien todo una y otra vez ;-) Sergio González, René Otegui, Ismael Ramos, Maite Padilla, Sebastián, Lilian, Andrea y a todos aquellos que también siguen por la senda más dura. Siempre existe un final del camino, sólo hay que encontrarlo y sé que todos vosotros lo hallaréis sin duda. ¡Mucho Ánimo! Te puede interesar:
Autor: Inflexion Point Doctor
Puedes pinchar aquí para acceder a la primera parte:Neuroestimulación y dolor crónico, principios esenciales en la medicina moderna Temas relacionados: Divulgación científica, Biomedicina, Medicina, Inflexion Point Doctor, Enfermedades Raras Reconocimientos y más información sobre la obra gráfica ADVERTENCIA: En este foro, no se admitirán por ninguna razón el lenguaje soez y las descalificaciones de ningún tipo. Se valorará ante todo la buena educación y el rigor sobre el tema a tratar, así que nos enorgullece reconocer que rechazaremos cualquier comentario fuera de lugar.
13 Comentarios
Noelia
12/5/2018 16:14:27
Todos aquellos que tienen las enfermedades, tanto sudeck ,algodistrofia simpático refleja regional, sdr, dsrc o fibromialgia , hoy puedan decir que se está reconociendo su enfermedad con pruebas verídicas y fiables
Responder
Sonia
12/5/2018 16:58:07
Buenas tardes : simplemente decir que con este artículo como tantos otros nos estáis dando la posibilidad de conocer casos concretos y reales de personas con nombre , es una forma de saber algo que nos enfrentamos, aprender cada día un poco más y que no se nos tome el pelo .
Responder
Cristian Lopez
12/5/2018 22:26:43
Gracias por este monumental post sobre el SDRC, vivo en Bucaramanga, Colombia. Por favor le ruego que publiquen la tercera parte sobre aparatos neuroestimuladores, necesito información en igual medida que su post sobre dolor, (probablemente he tomado todo lo que hay en esa tabla y alguna cosa más, pero no he conseguido acabar con este maldito dolor que no me deja dormir y eso me esta acorralando). Me aterroriza que me intervengan y me metan eso, he visto algunas fotos por Internet y las charlas de los doctores no me tranquilizan, dicen que no hay peligro ¿Pero puedo acabar en una cama para el resto de mi vida? no me fio, lo pintan muy bello todo, pero dicen que tengo que comprender el resultado y el bien que me puede hacer o mi "actitud" podría ser inútil. Me ha sido muy revelador el apartado sobre el protocolo de los doctores de Valencia, vienen a decir que si no quiero que funcione, no funcionará? Entonces es un placebo? O como soy acrecienta el dolor? ¿La propia neuroplasticidad de mi cerebro a empeorado el problema? (Comenzó hace unos dos años tras clavarme un saliente metálico en el empeine, fue el dolo más intenso que jamás he sufrido, pero al poco reapareció hasta el punto de desmayarme, cuando daba gracias a Dios porque todo había terminado y sanaba. Por favor, me he esforzado en intentar asimilar su publicación si realmente aclara como funciona un neuroestimulador ¿Es cierto que me lo injertarían en el trasero? ¿Existirían otras opciones? Me mostraron uno en la clínica, pero más bien es del tamaño de una bateria de celular ¿Uno más pequeño me serviría? Son muchas cuestiones pero intenten aclarar dudas, porque llevo meses leyendo por Internet y realizando consultas pero más bien parece que me quisieran vender un celular, pero no me explican NADA como si fuera un mando de televisión. Sigan así. (Me gustan sus críticas de cine tan perturbadoras, más por favor)
Responder
13/5/2018 13:03:13
Hola, no se preocupe la tercera parte es exclusiva sobre estos dispositivos y se pondrá la semana que viene. Según la respuesta suelo modificar el contenido para adaptarlo a lo que me comentan y preguntan, me lo tomo con calma, lo sé, ja,ja (he leído con atención la documentación anexa del correo).... por eso dos partes tan teóricas o luego no se "entiende" lo que pongo para explicar como funcionan (ayer era el día de la fibromialgia, por eso lo puse intentando que coincidiera por las características comunes, aunque quiero dedicar uno completo a esta enfermedad, pero no justamente ese día, que todo el mundo se acuerda, así que puse el ejemplo de la suya SDRC, pues fue el motivo de iniciar estos artículos). Así que tranquilo que respondo hasta donde me alcanza, todas sus cuestiones... y puede estar tranquilo con buenos profesionales en la intervención y el seguimiento son dispositivos muy seguros (la documentación anexa que nos envía por correo es muy detallada, pero claro le contesto por privado mi opinión a cosas concretas de su caso, pero recuerde: que la decisión final SIEMPRE debe de ser tomada por médicos especializados y reconocidos que conozcan la problemática del dolor (unidades especializadas del dolor) y SU caso concreto, NUNCA mi opinión o ninguna otra, desconfíe especialmente de esas opciones "cuasi milagrosas" que me comenta, una cosa es la ciencia y otra esos "milagros" que se venden por internet y en pseudo-clínicas que inventan "tecnologías" sin el menor fundamento científico, pone incluso su vida en riesgo y personalmente merecerían una denuncia. Ni voy a mencionar esas opciones en el post publicamente para no hacerles la mínima publicidad. El dispositivo que me menciona, también "Intellis" según la documentación, no es la versión más reciente, ni pequeña, pero si muy probada y fiable, adecuada desde luego pero consulte si no hay revisiones más actuales que sean validas para usted (en teoría en su documentación se considera el modelo que he mencionado como viable). Por otro lado SI y SIIII la actitud del paciente es importante y mucho, debe escuchar las sesiones informativas con interés, no es "magia" ni "placebo", si no que su percepción del dolor es MUY IMPORTANTE que sea comprendida a la hora de ajustar el dispositivo, además el control activo que ejercerá sobre el, en cierta manera es como el de un celular, por bueno que sea un aparato usted debe usarlo con cuidado o responsabilidad o fallará. (Las sesiones a las que asistió, son perfectamente normales, no le estaban "mareando", es lo correcto, ( lo cierto es que "ojala" todos los profesionales se tomaran el interés y tiempo que le han dedicado a usted) al igual que la fisioterapia fallida, no siempre funciona pero es algo importante que en su caso no funcionó de ahí esta opción. La posición de colocación del dispositivo puede variar, pero por lo que he leído y atendiendo a ese accidente que se menciona y ciertos problemas que se mencionan, el razonamiento de la ubicación en un principio parece más que lógica, (pero recuerde, solo es una opinión carente de importancia y desde luego no para comentar en público). Y por último y muy importante: no se están lavando las manos, es cierto hay una probabilidad alta de que mejore su calidad de vida pero no el 100%, tampoco significa que le quite el 100% del dolor necesariamente o que pueda abandonar toda medicación complementaria, pero puede aumentar sensiblemente su calidad de vida y hacer que pueda hacer una actividad si no normal, al menos "casi". Es la verdad, prometer un 100% de eficacia seria una mentira, las explicaciones que le han dado parecen responsables y lógicas (no como las de ese "centro" que menciona y le promete autenticas "mentiras" no confunda pseudo-ciencias arropadas de "alta tecnología y palabras espectaculares" con ciencia, lo otro solo es una ESTAFA ... ya mas claro no se lo puedo decir). Mucho ánimo y sea siempre positivo, busque ser feliz en el MUNDO REAL, lo que le pasa no ha sido ni una suerte, ni un regalo, seamos claros y le provocará muchos problemas,pero podrá sacar experiencias y conocimientos positivos según su actitud, "armas" que le podrán ayudar en la vida y que otras personas no tendrán por vivir inconscientes ante como es "realmente" la vida hasta que no se "estrellan" contra ella. Un fuerte abrazo
Responder
Cristian Lopez
14/5/2018 00:28:16
Muchas gracias por su atención e información. Miraré con atención su respuesta, muy aclaratoria, sigo con temor, algo menos ya, pero se que no hay milagros y debo plantar cara o será peor. Mi respeto a su labor y paciencia para atender mis dudas. Esperando con interés la tercera parte. Muchos éxitos y salud para todos ustedes.
Sokal B.
13/5/2018 00:27:14
Wow my friend! Still fighting against the rocks. Alexa sent me your work, please f*** m* ****. You'll never give up, ha,ha . Great work, I'm still waiting endless survival kit paper but,but,but. by the way, I'm Really interested in NE devices , sooooo please work hard soldier.
Responder
13/5/2018 00:42:43
Hi Ben, what a SURPRISE, Alx is a traitor! She's dead...some day I'll tell you IPd nick, but I never give up wrk'ng I'm really an stupid d horse. The survival kit p. was published Reddit november & dic. at Red Bull in Januray . I'll send you a trslted copy when finish don't worry duck. See you at p run, you're dead too, not mercy with four wheels s*****s. ;-)
Responder
He leído minuciosamente ambos artículos. Y estoy maravillada de la información, empatía y profesionalidad que encuentro.
Responder
14/5/2018 12:36:00
Muchas gracias por tu aporte Marta, me alegro que te haya gustado, realmente espero que estos textos puedan ayudar a orientar a personas con dolor crónico, por otro lado, tu comentario es muy esclarecedor y tienes toda la razón. cuando las demás opciones fallan hay que tomarse en serio el neuroestimulador y como bien dices, nada de decisiones rápidas, hay que ir bien preparados y con una actitud positiva. Es una pena leer una vez más que hayan tardado tanto en averiguar tu dolencia con la importancia de un diagnóstico rápido, pero al menos te enfrentas con entereza al problema (esta muy bien explicado en tu "Pandora tiene la llave" que aconsejo leer). Espero que con el tiempo la gente comprenda que vuestra enfermedad es REAL, existe y hay que luchar contra el cansancio agotador de pelear contra el dolor y la incomprensión diaria de muchas personas, así como que se generalicen los NE y mejoren tanto tamaño como prestaciones y capacidad para aliviar el dolor con la mejora en la localización y colocación en los puntos donde se debe realizar eficazmente el "bloqueo"(el tema de la recarga de la batería y la facilidad o precisión para regular y ajustar la corriente señal de inhibición por ejemplo). Como dices hay días mejores y peores, pero hay que seguir con la actividad, rehabilitación o lo que sea que impida que esos circuitos "descontrolados" de alarma vayan a peor. Desde Valencia (sí, también estamos en el levante del "rat penat") un fuerte abrazo y mucho ánimo.
Responder
Paul González
15/5/2018 00:55:11
buenas tardes me parece genial este artículo pues explica un poco más a fondo de que se trata está enfermedad y que que hay la opción del neuroestimulador yo soy de Colombia y pues llevo tres años en el proceso con está enfermedad síndrome del dolor regional complejo aún que claro está que mi dolor se extendió a las piernas y parte de mi espalda ya no lo soporto pues ha sido difícil para mi por que pues antes conducía moto y pues debido al dolor y la poca fuerza que tengo en mis piernas no me permite realizar ya otras funciones cotidianas del día a día y es complejo porque aquí en colombia sólo lo ven como un dolor crónico y nada más hasta problemas tengo para pensionarme ellos no ven la magnitud de la enfermedad porque en si no saben muy bien de que se trata pero sería bueno que se diera a conocer más hasta que llegue está información a los médicos y puedan tener está opción para bajar un poco el nivel del dolor.
Responder
15/5/2018 19:24:59
Hola Paul,
Responder
GRACIAS.
Responder
Inflexion Point
20/5/2018 23:09:29
Tranquila Maite, no estás loca, ni finges, ni mientes, pero hay una parte de la sociedad un tanto estúpida o ignorante como prefieras, otra que sencillamente y la peor y más peligrosa a mi entender: la que lo niega para ahorrar gastos (porque los buenos sueldos y a los mejores cargos no se llega invirtiendo en sanidad...más bien "negando" todo lo que se pueda y confundiendo a la.sociedad sobre enfermedades reales. Verás, ayer un conductor loco me tiró de la bicicleta (razón de no haber publicado este finde la tercera parte y tener que acabar mañana... espero) y bueno... tuve que esperar en urgencias más horas que pelos tengo... suerte que no me pasaba nada, porque no tenía claro si estaba en urgencias o una discoteca... hay que ahorrar a muerte y tener a la sociedad anestesiada... Pero tú tranquila porque al final la verdad sale siempre a flote, así que sigue dando caña a diestro y siniestro, manda al cuerno a quién no te tome en serio y tranquila que aún te sobrará gente en el mundo por conocer. Un fuerte abrazo y gracias a tí, por explicar las cosas tan claras.
Responder
Deja una respuesta. |